La absorciometría de rayos X de energía dual, es la prueba de densidad ósea más útil y confiable.
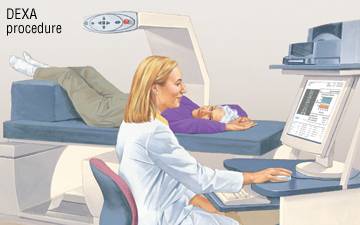
Es un tipo especializado de rayos X llamado absorciometría de rayos X de energía dual o DXA. DXA proporciona mediciones precisas de la densidad ósea en sitios óseos importantes (como la columna vertebral, la cadera o fémur proximal y el antebrazo) con mínima radiación.
Se recomienda DXA de fémur y columna vertebral, porque las mediciones en estos sitios son las mejores para:
- Para diagnosticar osteoporosis
- Para predecir el riesgo de fractura
- Para controlar la terapia
La prueba no causa incomodidad, no requiere inyecciones ni preparaciones especiales, y por lo general dura de 5 a 10 minutos.
- El detector de rayos X detectará cualquier metal en su ropa (cremalleras, hebillas de cinturón), por lo que se le puede pedir que use una bata para la prueba.
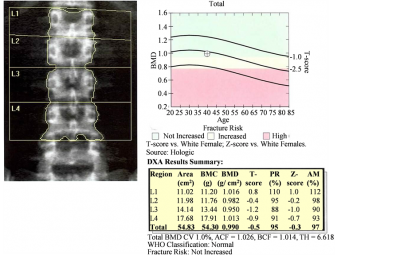
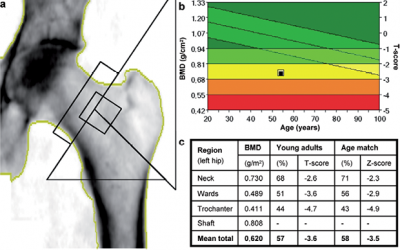
La densidad ósea se informa como el número de desviaciones estándar de la masa ósea de una persona joven y sana. Esto se llama T-score.
Se alcanza la masa ósea máxima alrededor de los 30 años, la puntuación (score) T es generalmente negativo.
- Una puntuación o T score de -1 o superior (ej. -0.8) se considera NORMAL;
- Una puntuación o T score entre -1 y -2.5 se considera baja masa ósea u OSTEOPENIA;
- Una puntuación o T score de -2.5 o menos (ej. -2.6) se considera OSTEOPOROSIS.
- Una puntuación o T score de -2.5 o menos con fractura (s) de fragilidad indica OSTEOPOROSIS SEVERA.
Nota
Fractura (s) de fragilidad: fractura que se produce de forma espontánea o después de un trauma menor, como una caída desde la altura estar de pie o menos. Son fracturas que resultan de fuerzas mecánicas que normalmente no producirían fracturas, conocidas como traumatismos de bajo nivel (o 'baja energía')
¿Qué es lo que realmente se mide con la Absorciometría de rayos X de energía dual (DXA)?
Contenido mineral óseo (CMO) o bone mineral content (BMC): se expresa en gramos.
Densidad mineral ósea (DMO) o bone mineral density (BMD): es el parámetro más utilizado para valorar la masa ósea y se expresa en gramos por centímetro cuadrado (gr/cm2)
¿Qué sitios esqueléticos deberían medirse?
En cada paciente
Columna vertebral
- L1-L4. Pero la L1 se suele excluir del cálculo total, porque en muchas personas existe superposición importante de la última costilla. Se usa L2-L4
Cadera o Fémur proximal
- Cuello femoral
- Fémur proximal total
Se usan los valores del cuello femoral o el fémur proximal total, el que sea más bajo.
En algunos pacientes
Antebrazo (33% de radio, 1/3 de radio)
- Si la cadera o la columna vertebral no se pueden medir
- Hiperparatiroidismo
- Muy obeso
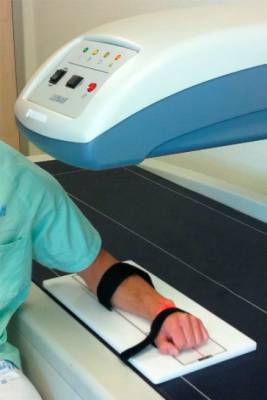
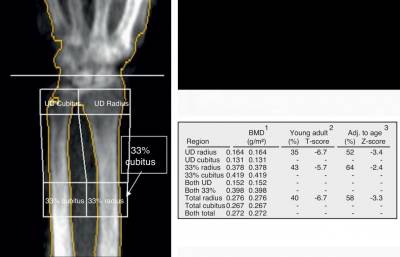
En el antebrazo, el área de análisis se establece en el radio distal, con la línea de referencia en el proceso estiloide cubital.
FUENTES DE ERRORES EN LA DENSITOMETRÍA ÓSEA
|
Técnica |
Posicionamiento del paciente |
|
|
|
Movimiento Ubicación de la región de interés (ROI) |
|
|
Artefactos |
Cuerpos extraños |
Material quirúrgico Calcificaciones Medios de contraste |
|
|
Enfermedades óseas |
Espóndiloartrosis Fracturas Lesiones lítica o escleróticas |
ADVERTENCIAS
T-score de -2.5 o menos, no siempre significa osteoporosis
- Ejemplo: osteomalacia
El diagnóstico clínico de osteoporosis se puede hacer con una puntuación o T score mayor a -2.5
- Ejemplo: fractura vertebral atraumática con T-score = -1.9
La baja puntuación o score T no identifica la causa
- La evaluación médica debe ser considerada
- Ejemplo: enfermedad celiaca con malabsorción
¿CUÁNDO USAR LA PUNTUACIÓN T SCORE O LA PUNTUACIÓN Z SCORE?
Puntuación T-score:
- En mujeres posmenopáusicas y hombres de 50 años o más
- T-score no se puede aplicar a las mujeres premenopáusicas sanas, a hombres menores de 50 años, y a los niños.
Puntuación Z-score:
- En mujeres premenopáusicas sanas, hombres menores de 50 años y niños
- Z-score -2.0 o menos ( ej. -2.3) se define como 'debajo del rango esperado para la edad'
- Z-score arriba de -2.0 (ej. -1.8) está 'dentro del rango esperado para la edad'
Indicaciones para la prueba de densidad ósea
- Todas las mujeres mayores de 65 años
- Todos los hombres de 70 años o más
- Adultos con fractura por fragilidad
- Adultos con una enfermedad o condición asociada con baja densidad ósea
- Adultos que toman medicamentos asociados con baja densidad ósea
- Cualquier persona en tratamiento por baja densidad ósea, para controlar el efecto del tratamiento
- Cualquier persona que no reciba terapia, en quien la evidencia de pérdida ósea conduciría a tratamiento
Intervalos de revisión sugeridos, basados en resultados de absorciometría de rayos X de energía dual o DXA.
Resultado de DXA (T-score) Intervalo de revisión
Osteopenia leve (> -1,50) 15 años
Osteopenia moderada (-1.50 a -1.99) 5 años
Osteopenia avanzada (-2.0 a -2.49) 1 año
CONCLUSIONES
- La absorciometría de rayos X de energía dual o DXA es la prueba de medición de la densidad ósea más útil y confiable.
- La prueba no causa incomodidad, no requiere inyecciones ni preparaciones especiales, y por lo general dura de 5 a 10 minutos
- La Densitometría de Rayos X mide realmente: Contenido mineral óseo (CMO) y se expresa en gramos. Densidad mineral ósea (DMO) es el parámetro más utilizado para valorar la masa ósea y se expresa en gramos por centímetro cuadrado (gr/ cm2)
- Se debe realizar, a todo paciente, en Columna vertebral L1-L4, en fémur proximal.
- Se aconseja que previamente, al paciente se le realice una Radiografía de Columna vertebral dorsal (centrada en D8) y lumbar (centrada en L2), en proyección anteroposterior y lateral, para descartar la presencia de fractura(s) vertebral(es) o deformidades de la columna.
PROF. DR. FERNANDO GALAN
