BREVE INTRODUCCIÓN
La vitamina D promueve la absorción de calcio y es esencial para el mantenimiento de la salud ósea. También juega un importante papel en el metabolismo celular, el funcionamiento muscular y la defensa frente a infecciones. Su carencia es cada vez más frecuente y se relaciona con la poca exposición a la luz solar.
NOMENCLARURA
- Vitamina D3 = colecalciferol. Fuente principal y se produce en la piel. El 7 dehidrocolesterol (pro Vitamina D3) por acción de la irradiación ultravioleta solar se convierte en la dermis y epidermis en vitamina D3 (colecalciferol).
- El 25-hidroxivitamina D (25(OH)D3) (calcidiol). Este primer metabolito es el tipo circulante más abundante de la hormona, con poca actividad biológica y se produce principalmente en el hígado. El calcidiol es un indicador de las reservas corporales de vitamina D.
- 1,25 dihidroxivitamina D3 ( 1,25-(OH)2-D3) (calcitriol), es el metabolito más activo de la vitamina D y se produce en riñón.
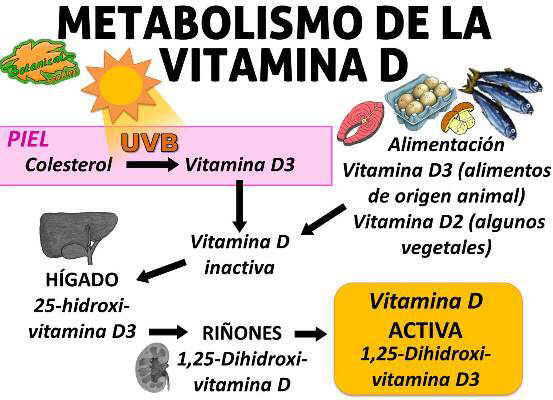
El estado de la vitamina D puede fluctuar a lo largo del año, con el nivel más alto de 25(OH)D en suero después del verano y las concentraciones más bajas de 25(OH)D en suero después del invierno. Es lo que denomina ritmo estacional.
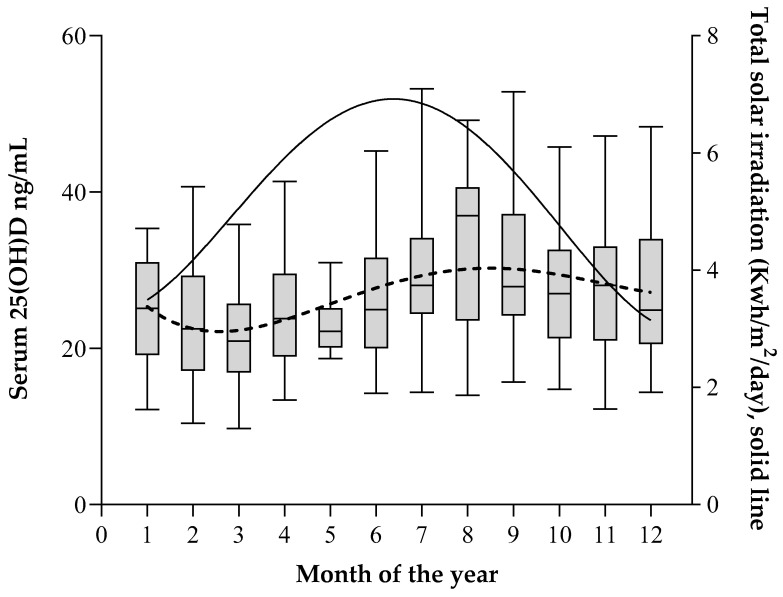
En una población sana y bien soleada los niveles vitamina D, en una latitud norte por encima de los 37º durante los meses de noviembre a febrero, hay una marcada disminución (80-100%) en la cantidad de fotones UVB que llegan a la superficie de la Tierra: así no es de extrañar que Niveles de 25(OH)D en sangre por debajo de 30 ng/mL alcancen una alta proporción: enero-marzo 78.6%, abril- junio 66.5%, julio –septiembre 54,9%. octubre- diciembre 60.3%.
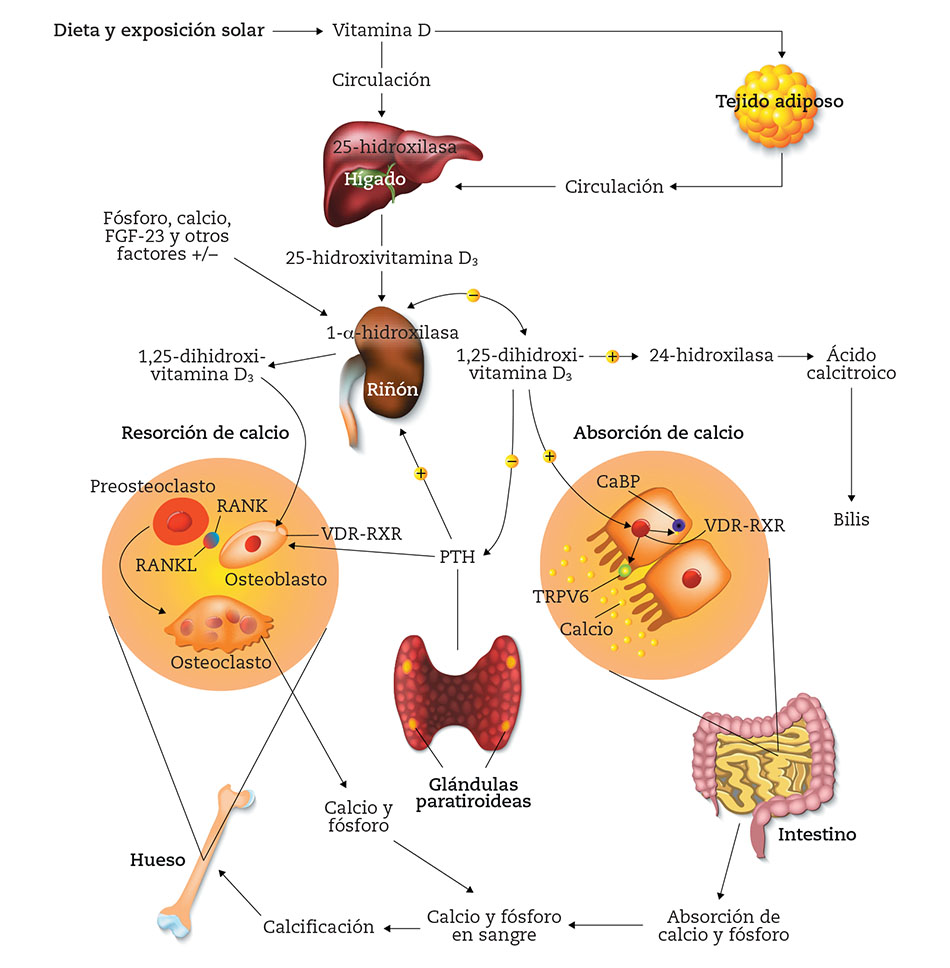
Síntesis y metabolismo de la vitamina D en la regulación del metabolismo del calcio, el fósforo y el hueso.
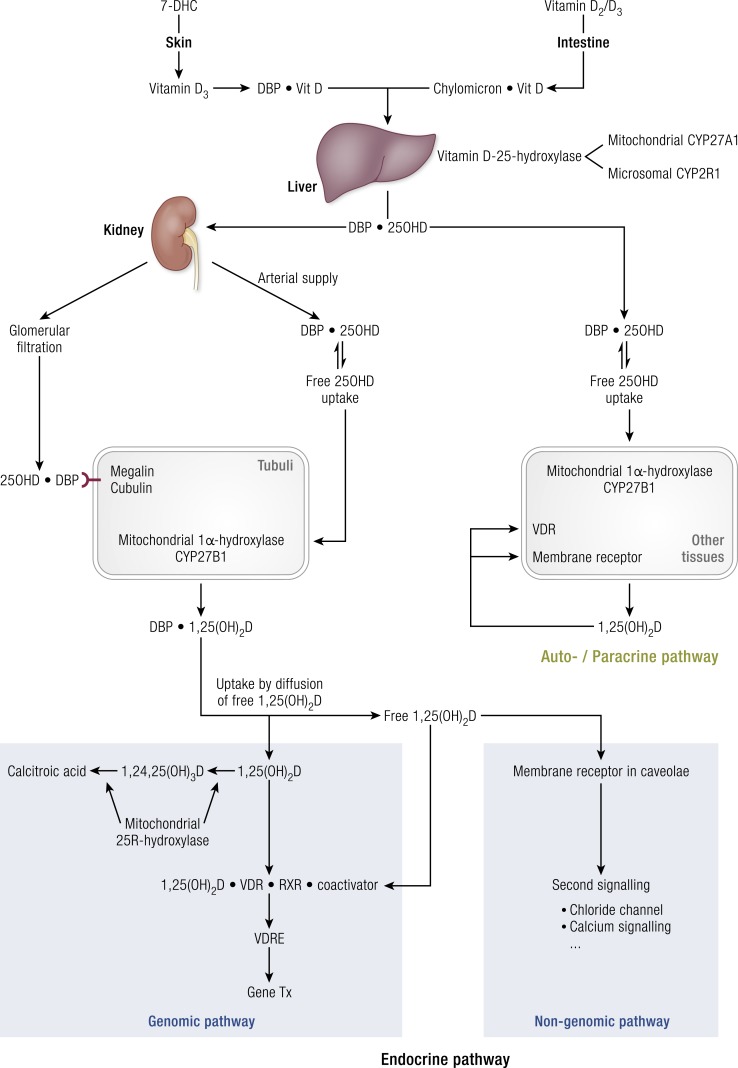
Fuentes, síntesis y metabolismo de la vitamina D
La vitamina D es una hormona esteroide responsable de regular el metabolismo del calcio y el fósforo. Los seres humanos obtienen vitamina D de la exposición a la luz solar o de alimentos y suplementos dietéticos. Hay dos formas de vitamina D: vitamina D3 (colecalciferol) y vitamina D2 (ergocalciferol). La vitamina D3 se sintetiza endógenamente en la piel y se encuentra de forma natural en el pescado azul y en el aceite de hígado de bacalao. La vitamina D2 se sintetiza a partir del ergosterol y se encuentra en la levadura y las setas.
La síntesis cutánea de vitamina D3 requiere la exposición de UVB a una longitud de onda de 290 a 315 nm. Una vez formada, la vitamina D3 sale del tejido cutáneo y entra en la circulación. Absorbemos la vitamina D como vitamina liposoluble de la dieta y los suplementos principalmente en el duodeno.
Una vez que la vitamina D ingresa a la circulación, se une débilmente a la proteína fijadora de vitamina D para su transporte y se almacena en el tejido adiposo. Es metabolizado por la 25-hidroxilasa (CYP2R1) en el hígado a 25-hidroxivitamina D [25(OH)D], que luego es convertida por la 25-hidroxivitamina D-1α-hidroxilasa (CYP27B1) en los riñones a la forma activa , 1,25-dihidroxivitamina D [1,25(OH)2D]. La 1,25(OH)2D se une al receptor nuclear de vitamina D (VDR) intracelular para ejercer sus funciones fisiológicas y regular su propio nivel a través de un mecanismo de retroalimentación negativa y la inducción de su propia destrucción por la 25-hidroxivitamina D-24-hidroxilasa (CYP24A1 ). La 1,25(OH)2D inhibe la 1α-hidroxilasa renal directa e indirectamente al suprimir la expresión y producción de hormona paratiroidea (PTH). El CYP24A1 no solo cataboliza la 1,25(OH)2D sino también la 25(OH)D en un metabolito soluble en agua inactivo excretado en la bilis.
Efectos extra-esqueléticos de la vitamina D
Su investigación se inició con el descubrimiento de los RECEPTORES DE VITAMINA D (VDR). Debido a la presencia del VDR en la mayoría de los tejidos y células, incluidos la piel, el músculo esquelético, el tejido adiposo, el páncreas endocrino, las células inmunitarias, los vasos sanguíneos, el cerebro, la mama, muchas células cancerosas y la placenta. Hay pruebas experimentales de que la activación del VDR por 1,25(OH)2D da como resultado una multitud de activaciones biológicas en estos tejidos a través de vías genómicas y no genómicas.
Factores que influyen en el estado de los niveles séricos de la vitamina D.
|
Factor |
Efectos |
|
Síntesis de la piel |
|
|
• Bloqueo de la radiación UVB - Pigmentación de la piel - Uso de bloqueador solar • Cantidad de radiación UVB que llega a la tierra - Ángulo cenital del sol: latitud, hora del día, estación • Cantidad de 7-dehidrocolesterol en la piel - Envejecimiento - Injerto de piel o quemadura |
- Reducción de la producción de vitamina D3 en la piel hasta en un 99 % - SPF 8 en un 92,5 %, SPF 15 en un 95,5 %, SPF 50 en un 99,0 % |
|
-Poca o ninguna producción de vitamina D3 por encima (hemisferio norte) y por debajo (hemisferio sur) a unos 35° del ecuador durante el invierno -Disminución de la síntesis de vitamina D3 en alrededor de un 75 % en una persona de 70 años -Disminución de la síntesis de vitamina D3 |
|
|
Biodisponibilidad |
|
|
• Afecciones de malabsorción, por ejemplo, fibrosis quística, enfermedad celíaca, enfermedad de Whipple, enfermedad de Crohn, cirugía de derivación • Obesidad |
- Deterioro de la absorción de vitamina D - El secuestro de vitamina D en la grasa corporal alta conduce a una concentración reducida de 25 (OH) D |
|
25-hidroxilación |
|
|
• Disfunción hepática - Disfunción leve a moderada - Disfunción grave con <10 % de hepatocitos funcionales |
- Deterioro de la absorción de vitamina D, pero se puede producir 25(OH)D. - Deterioro de la 25-hidroxilación del hígado |
|
Proteína fijadora de vitamina D |
|
|
•Síndrome nefrótico |
- Pérdida urinaria de proteína fijadora de vitamina D que resulta en pérdida de 25(OH)D en la orina |
|
Catabolismo |
|
|
•Medicamentos, por ejemplo, antiepilépticos, antirretrovirales, glucocorticoides, medicamentos antirrechazo • Hipertiroidismo •Hiperparatiroidismo y trastornos granulomatosos |
-Afecta al receptor de esteroides y xenobióticos o al receptor de pregnano X, lo que provoca un mayor catabolismo de 25(OH)D y 1,25(OH) 2 D en derivados de ácido carboxílico solubles en agua inactivos. -Mejora el metabolismo de 25(OH)D a metabolitos inactivos, lo que lleva a niveles bajos de 25(OH)D - Mayor producción de 1,25(OH) 2 D que mejora la 24 hidroxilasa que da como resultado el catabolismo de 25 (OH)D y 1,25(OH) 2D en derivados de ácido carboxílico solubles en agua inactivos. |
|
1α-hidroxilación |
|
|
• Trastornos adquiridos |
|
|
- Enfermedad renal crónica estadios 2 y 3 (TFGe 31-89 ml/min/1,73 m 2 ) - Enfermedad renal crónica estadios 4 y 5 (eGFR <30 mL/min/1.73m 2 ) - Osteomalacia inducida por tumor - Hiperparatiroidismo primario - Trastornos granulomatosos, por ejemplo, sarcoidosis, tuberculosis y otras afecciones, incluido el linfoma de Hodgkin |
- Hiperfosfatemia que aumenta el FGF23 que suprime la actividad de la 1α-hidroxilasa - Deficiencia de 1α-hidroxilasa que conduce a una disminución de la producción de 1,25(OH) 2 D - Producción tumoral de FGF23, que inhibe la actividad de la 1α-hidroxilasa renal e induce la actividad de la 24-hidroxilasa, lo que da como resultado niveles bajos de 1,25(OH) 2 D - Aumento de PTH que induce la conversión de 25(OH)D a 1,25(OH) 2 D, lo que lleva a niveles elevados de 1,25(OH) 2 D - Conversión de macrófagos de 25(OH)D a 1,25(OH) 2 D que conduce a altos niveles de 1,25(OH) 2 D |
|
• Trastornos hereditarios |
|
|
- Raquitismo por deficiencia de pseudovitamina D (raquitismo dependiente de vitamina D tipo 1) - Raquitismo hipofosfatémico autosómico dominante - Raquitismo hipofosfatémico ligado al cromosoma X |
- Mutación de la 25(OH)D-1α-hidroxilasa 1 renal (CYP27B1), que provoca niveles bajos de 1,25(OH) 2 D - Mutación del gen para FGF23, lo que reduce su descomposición y conduce a un exceso de FGF23 que inhibe la actividad de la 1α-hidroxilasa renal e induce la actividad de la 24-hidroxilasa, lo que da como resultado niveles bajos de 1,25(OH) 2 D - Mutación del gen PHEX, que conduce a un exceso de fosfatoninas y FGF23 que inhibe la actividad de la 1α-hidroxilasa renal e induce la actividad de la 24-hidroxilasa, lo que da como resultado niveles bajos de 1,25(OH) 2 D |
|
Capacidad de respuesta a la vitamina D |
|
|
•Raquitismo resistente a la vitamina D (raquitismo tipo II dependiente de la vitamina D) •Raquitismo tipo III dependiente de vitamina D |
- Mutación del gen VDR que causa resistencia a 1,25(OH) 2 D, lo que resulta en niveles elevados de 1,25(OH) 2 D - Sobreproducción de proteína de unión a vitamina D sensible a hormonas que atenúa la transcripción de genes sensibles a 1,25(OH) 2 D, lo que provoca resistencia a 1,25(OH) 2 D y niveles elevados de 1,25(OH) 2 D |
Adaptado de Holick MF. Deficiencia de vitamina D. Revista de medicina de Nueva Inglaterra. 2007; 357(19):1980-2.
SPF= Factor de Protección Solar (FPS)
CONTROVERSIA EN CUANTO LOS NIVELES DE 25(OH)D EN SUERO
Dadas las marcadas diferencias entre las directrices de diferentes países interpretan los niveles séricos de 25-hidroxivitamina D, ¿cómo podemos determinar los puntos de corte 'mejores' o 'más apropiados' dado nuestro estado actual de conocimiento?
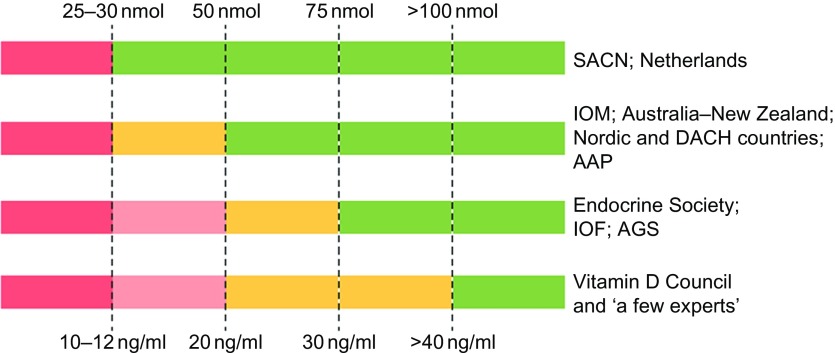
Recomendaciones para interpretar los niveles séricos de 25-hidroxivitamina D. Se muestra una representación esquemática de cómo diferentes sociedades y países interpretan los niveles séricos de 25-hidroxivitamina D.
Código de colores:
- el rojo denota un estado de deficiencia severa (peligro) que debe corregirse sin excepción; < 10-12 ng/ml
- el naranja denota un estado de deficiencia leve (preocupación modesta), en el que es deseable una intervención; < 20 ng/ml
- verde denota un estado de suministro suficiente que no se beneficia de suplementos adicionales. > 30 ng/ml
AAP, Academia Estadounidense de Pediatría; AGS, Sociedad Americana de Geriatría; DACH, Deutschland (Alemania, Austria y Confoederatio Helvetica (Suiza); IOF, Fundación Internacional de Osteoporosis; IOM, Instituto de Medicina; SACN, Comité Asesor Científico sobre Nutrición.' Fuente: Bouillon
Comparación de los puntos de corte del Instituto de Medicina frente a la Endocrine Society para la 25-hidroxivitamina D sérica total (ng/ml))
|
Sociedad Endocrina |
||||||||||||||
|
<12 |
12–20 |
20–30 |
30–50 |
>50 |
25-hidroxivitamina D (25(OH)D) (ng/ml) |
<10 |
<20 |
20–30 |
>30 |
>150 |
REFERENCIAS
PROF. DR. FERNANDO GALAN APÉNCIDE
Manifestaciones clínicas de raquitismo y osteomalacia.
|
|||
