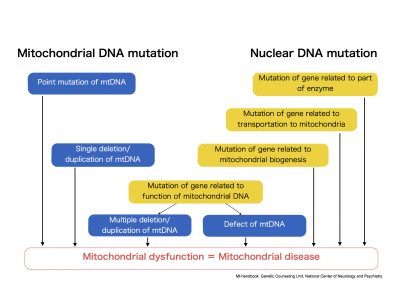
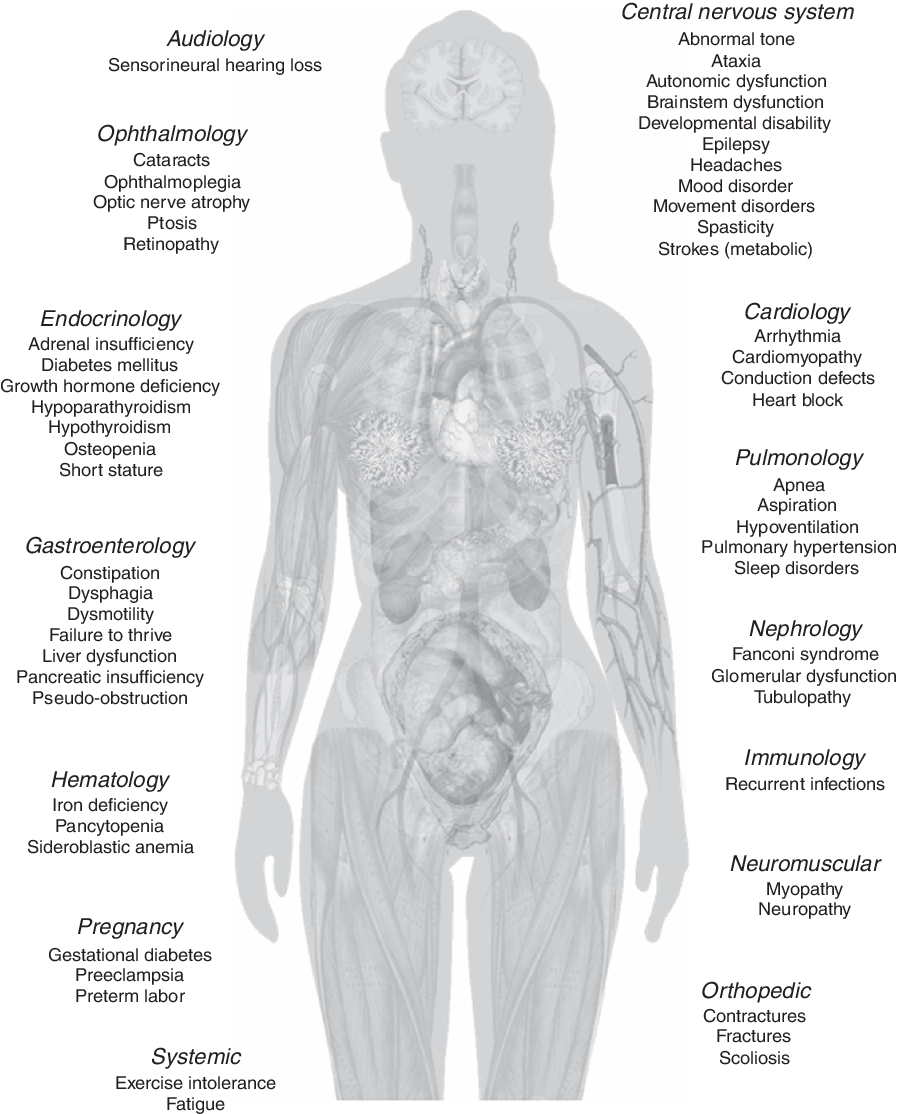
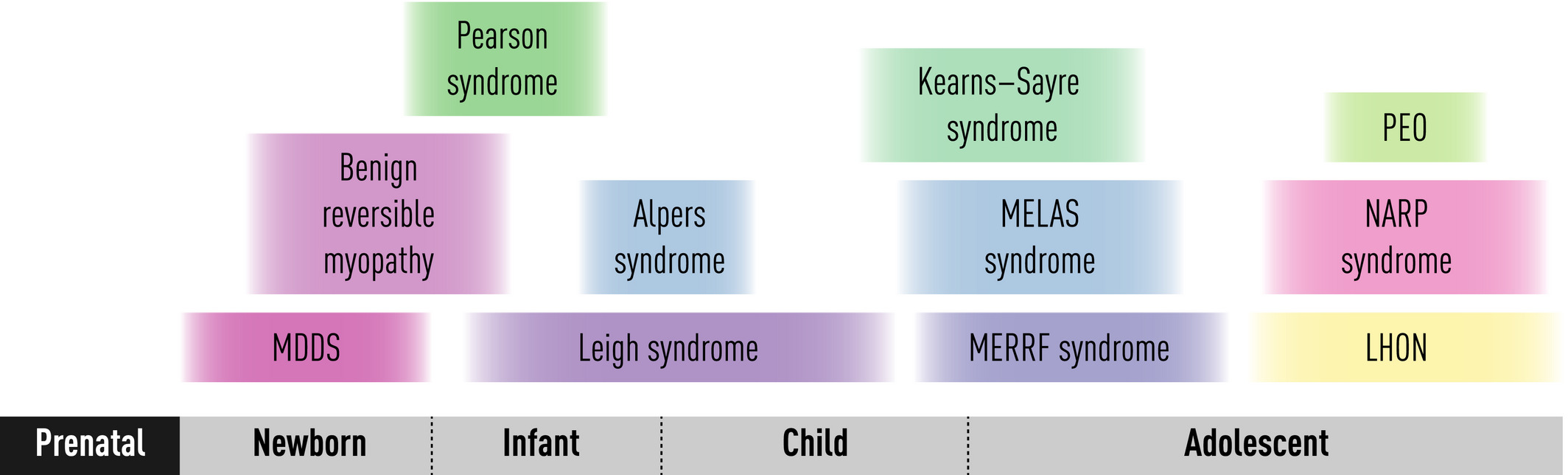
En cuanto a la sospecha genética, cabe mencionar que el 80% de las enfermedades mitocondriales de inicio en el adulto se deben a variantes patogénicas en el mtDNA; sin embargo, solo representan el 20-25% de los casos de inicio en la infancia.
Aproximadamente del 70 al 75 % de las enfermedades mitocondriales que se presentan en la infancia se deben a mutaciones en el ADNn y siguen patrones de herencia mendelianos, con mayor frecuencia autosómicos recesivos.
Pruebas de genes nucleares en un probando con sospecha de enfermedad mitocondrial.
Se sabe que las variantes patogénicas en más de 300 genes codificados por el núcleo causan enfermedades mitocondriales y pueden estar asociadas con patrones de herencia autosómico dominante, autosómico recesivo, ligado al cromosoma X o de novo.
Los genes nucleares codifican proteínas que son esenciales para la estructura y función mitocondrial. Estas incluyen:
- subunidades estructurales,
- factores de ensamblaje
- cofactores de los complejos enzimáticos de la cadena respiratoria,
- traducción del mtDNA,
- mantenimiento del mtDNA,
- canales de importación mitocondrial
- fisión y fusión mitocondrial, entre otros.
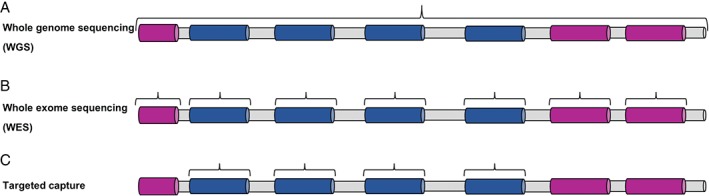
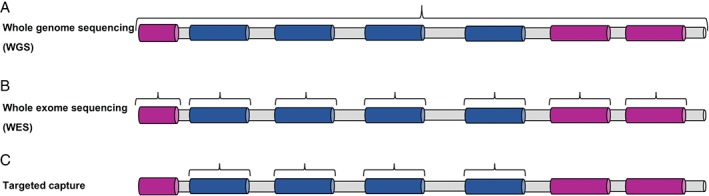
Según la indicación clínica, las pruebas pueden basarse en un solo gen donde se produce un genotipo-fenotipo, o más frecuentemente como NGS, (WES o WGS) basados en un panel de genes. Al adoptar un análisis de panel de genes, puede ser apropiado analizar otros paneles de genes para diagnósticos diferenciales clínicamente similares pero no mitocondriales (p. ej., otros trastornos metabólicos, leucodistrofias o cardiomiopatías); en algunas cohortes, los diagnósticos no mitocondriales pueden incluso superar en número a los diagnósticos mitocondriales.
Resumen de pruebas de gen nuclear único y de paneles para derivaciones diagnósticas de rutina de pacientes con sospecha de enfermedad mitocondrial primaria, incluida la orientación sobre las derivaciones apropiadas e información sobre el contenido genético mínimo apropiado de los paneles.
|
Indicación clínica/trastorno |
Fenotipo razones de derivación apropiadas |
Gene(s): para los paneles de genes, los genes basados en el contenido de genes de PanelApp se enumeran a |
Función |
Posibles pruebas adicionales, especialmente mtDNA |
|
Pruebas de un solo gen |
||||
|
Trastornos relacionados con POLG (AR, rara vez AD) |
Altamente variable desde el síndrome de Alpers hasta la PEO |
POLG |
Subunidad catalítica de la ADN polimerasa gamma, necesaria para la replicación del ADNmt |
Paneles de genes nucleares según corresponda |
|
Encefalomiopatía neurogastrointestinal mitocondrial (MNGIE) (AR) |
Dismotilidad gastrointestinal progresiva, PEO, leucoencefalopatía, neuropatía periférica desmielinizante, debilidad distal |
TYMP |
La timidina fosforilasa (TP), cataliza la fosforilación de timidina/desoxiuridina a timina/uracilo |
m.3243A>G ( MT-TL1 ) |
|
Síndrome de disfunción del metabolismo de la tiamina-2 (también conocida como enfermedad de los ganglios basales sensible a la biotina) (AR) |
Encefalopatía de inicio en la infancia |
SLC19A3 |
Transportador de tiamina |
Paneles de genes nucleares según corresponda |
|
Deficiencia del complejo V mitocondrial tipo nuclear 2 (AR) |
Encefalocardiomiopatía mitocondrial neonatal |
TMEM70 |
Proteína de membrana mitocondrial involucrada en la biogénesis de la ATP sintasa mitocondrial |
Paneles de genes nucleares según corresponda |
|
Paneles de 220 genes nucleares |
|
|||
|
Enfermedad hepática mitocondrial, incluida la insuficiencia hepática infantil transitoria (RA) |
Enfermedad |
BCS1L |
Factor de montaje OXPHOS |
replicación y mantenimiento del mtDNA |
|
DGUOK, MPV17, POLG, TWNK |
replicación y mantenimiento del mtDNA |
|||
|
TRMU |
modificación de ARNt |
|||
|
Trastorno de mantenimiento del ADN mitocondrial (AR, AD) |
Síndromes de depleción de mtDNA, PEO con múltiples deleciones |
AFG3L2, SPG7 |
Control de calidad de la proteína mitocondrial |
Análisis del número de copias |
|
ABAT, DGUOK, DNA2, MGME1, MPV17, POLG, POLG2, RNASEH1, RRM2B, SLC25A4, SUCLA2, SUCLG1, TK2, TOP3A, TWNK, TYMP |
replicación y mantenimiento del mtDNA |
|||
|
NMF2, OPA1 |
Dinámica mitocondrial |
|||
|
DNM2, FBXL4 |
Otro |
|||
|
Trastorno mitocondrial con deficiencia del complejo I (AR, rara vez ligado al cromosoma X) |
Principalmente síndrome de Leigh neonatal/inicio en la niñez, trastorno neurológico o miocardiopatía |
NDUFA1, NDUFA10, NDUFA11, NDUFA2, NDUFA6, NDUFA9, NDUFB11, NDUFB3, NDUFB8, NDUFS1, NDUFS2, NDUFS3, NDUFS4, NDUFS6, NDUFS7, NDUFS8, NDUFV1, NDUFV2 |
OXPHOS Complejo I subunidades y subunidades accesorias |
Secuenciación completa de mtDNA |
|
ACAD9, FOXRED1, NDUFAF1, NDUFAF2, NDUFAF3, NDUFAF4, NDUFAF5, NDUFAF6, NDUFAF8, NUBPL, TMEM126B |
Factores de ensamblaje del complejo I de OXPHOS |
|||
|
Trastorno mitocondrial con deficiencia del complejo II (AR, raramente AD) |
Leucoencefalopatía, síndrome de Leigh b |
SDHA, SDHD |
Subunidades del complejo II de OXPHOS |
Panel completo de genes nucleares de trastornos mitocondriales |
|
SDHAF1 |
Factores de ensamblaje de OXPHOS Complex II |
|||
|
Trastorno mitocondrial con deficiencia del complejo III (AR) |
Variable incluyendo síndrome de Leigh, trastorno neurológico, enfermedad hepática, acidosis tubular renal |
CYC1, UQCRB |
Subunidades del Complejo III de OXPHOS |
Secuenciación completa de mtDNA |
|
BCS1L, LYRM7, TTC19, UQCC2 |
Factores de ensamblaje y chaperonas del Complejo III de OXPHOS |
|||
|
Trastorno mitocondrial con deficiencia del complejo IV (AR) |
Principalmente síndrome de Leigh, miocardiopatía. |
COX6A1, COX6B1, COX7B |
Subunidades del complejo IV de OXPHOS |
Secuenciación completa de mtDNA |
|
COA6, COA7, COX10, COX14, COX15, COX20, NDUFA4, PET100, SURF1 |
Factores de ensamblaje y chaperonas del Complejo IV de OXPHOS |
|||
|
FASTKD2, LRPPRC |
Procesamiento/modificación de ARN y regulación transcripcional |
|||
|
APOPT1, SCO1, SCO2, TACO1 |
Otro |
|||
|
Trastorno mitocondrial con deficiencia del complejo V (AR) |
Principalmente síndrome de Leigh, miocardiopatía |
ATP5F1D |
Subunidades del complejo V de OXPHOS |
Secuenciación completa de mtDNA |
|
ATPAF2, TMEM70 |
Factores de ensamblaje y chaperonas del Complejo V de OXPHOS |
|||
|
Deficiencia de piruvato deshidrogenasa (PDH) (ligada al X, AR, rara vez AD) |
Variable incluyendo síndrome de Leigh, trastorno neurológico, disgenesia del cuerpo calloso |
DLAT, DLD, PDHA1, PDHB, PDHX |
Subunidades centrales del complejo PDH |
Panel completo de genes nucleares de trastornos mitocondriales |
|
PDP1 |
regulación PDH |
|||
|
BOLA3, GLRX5, IBA57, ISCA1, ISCA2, NFU1 |
Biosíntesis de hierro-azufre (Fe-S) d |
|||
|
LIAS, LIPT1, LIPT2, TPK1 |
Biosíntesis de cofactor d |
|||
|
SLC19A2, SLC19A3, SLC25A19, SLC25A26 |
Transportadores requeridos para el metabolismo del cofactor d |
|||
|
ECHS1, FBXL4, HIBCH, LONP1 |
Otro/desconocido d |
|||
|
Panel completo de genes nucleares de trastornos mitocondriales c (AR, AD, ligado al X) |
Altamente variable |
Todos los genes enumerados en los paneles anteriores |
|
|
|
AIFM1, CLPB, CLPP, DNAJC19, GFER, HSPD1, HTRA2, MIPEP, PMPCA, PMPCB, SACS |
Procesamiento de proteínas |
|||
|
ELAC2, GTPBP3, HSD17B10, MTFMT, MTO1, MTPAP, PNPT1, PUS1, TRIT1, TRMT10C, TRMT5, TRNT1 |
Procesamiento/modificación de ARN |
|||
|
AARS2, CARS2, DARS2, EARS2, FARS2, GARS1, HARS2, IARS2, KARS1, LARS2, MARS2, NARS2, PARS2, QRSL1, RARS2, SARS2, VARS2, WARS2, YARS2 |
Aminoacil tRNA sintetasas mitocondriales |
|||
|
MRPS2, MRPS22, MRPS34, MRPL3, MRPL44 |
Componentes del ribosoma mitocondrial |
|||
|
MTRFR, GFM1, GFM2, RMND1, TSFM, TUFM |
Traducción |
|||
|
AGK, ATAD3A, C19orf70, DNM1L, GDAP1, MFF, MSTO1, OPA3, PNPLA8, SERAC1, SLC25A46, TAZ |
Membrana mitocondrial y dinámica |
|||
|
FDX2, FDXR, FLAD1, HCCS, HLCS, ISCU, MECR, NADK2, NAXE, PDSS1, PDSS2 |
Cofactores |
|||
|
ABCB7, SLC25A1, SLC25A12, SLC25A3, SLC25A32, SLC25A38, SLC25A42, TIMM50, TIMM8A |
Portadores, transportadores, importación de proteínas |
|||
|
COQ2, COQ4, COQ6, COQ7, COQ8A, COQ8B, COQ9 |
Biosíntesis de coenzima Q10 |
|||
|
ACO2, CA5A, FH, MDH2, MPC1, PC, PPA2 |
Ciclo PDC y TCA |
|||
|
ETFDH |
β-oxidación de ácidos grasos |
|||
|
BTD |
Síntesis de biotina |
|||
|
ANO10... APTX... C1QBP... CCHHD10... ETHE1... MICU1... RTN4IP1... SFXN4 |
Otro |
|||
AR autosómico recesivo, AD autosómico dominante, PEO oftalmoplejía externa progresiva.
a aplicación Panel: https://nhsgms-panelapp.genomicsengland.co.uk/ and https://panelapp.genomicsengland.co.uk/panels/.
Lista Verde (evidencia alta). Se enumeran los genes 'verdes' de PanelApp, del NHS Genomic Medicine Service Signed Off Panels Resource al 5 de noviembre de 2022 (estas son las versiones 1.2 para todos los paneles, excepto la versión 1.17 para el panel de genes nucleares del trastorno mitocondrial completo, que se denomina 'posible trastorno mitocondrial —genes nucleares' en PanelApp). Es posible que los laboratorios deseen incluir genes adicionales en estos paneles, tales como genes 'ámbar' con evidencia moderada/limitada de asociación gen-enfermedad y genes candidatos basados en funciones biológicas conocidas pero sin asociación de enfermedad informada hasta la fecha. El contenido de los paneles de genes nucleares requiere actualizaciones periódicas a medida que se identifican nuevas pruebas de asociaciones entre genes y enfermedades. Los usuarios pueden consultar el sitio web de PanelApp para obtener actualizaciones y contenido genético de las últimas versiones aprobadas para uso diagnóstico en el Reino Unido.
b Las variantes SDHx dominantes monoalélicas se asocian con predisposición al cáncer (feocromocitoma y paraganglioma) y se revisan en [ 90 ]. Los genes asociados al complejo II que actualmente se enumeran en OMIM con la asociación de enfermedades relacionadas con mitocondrias incluyen SDHA , SDHD y SDHAF1 .
c WES o WGS gen-agnóstico es una estrategia de prueba alternativa apropiada, si está disponible, particularmente para referencias pediátricas urgentes donde se pueden obtener muestras de un trío padre-hijo y/o para referencias donde la enfermedad mitocondrial es uno de varios diagnósticos diferenciales posibles.
d Estos genes también funcionan en vías no relacionadas con la piruvato deshidrogenasa.
La prueba de un solo gen específico sigue siendo una valiosa prueba de primera línea simple y rápida cuando el trastorno asociado es común, para trastornos tratables con un fenotipo característico, cuando hay variantes fundadoras comunes (es una variante patogénica observada con alta frecuencia) y/o si la evidencia bioquímica apunta a un defecto en el gen particular.
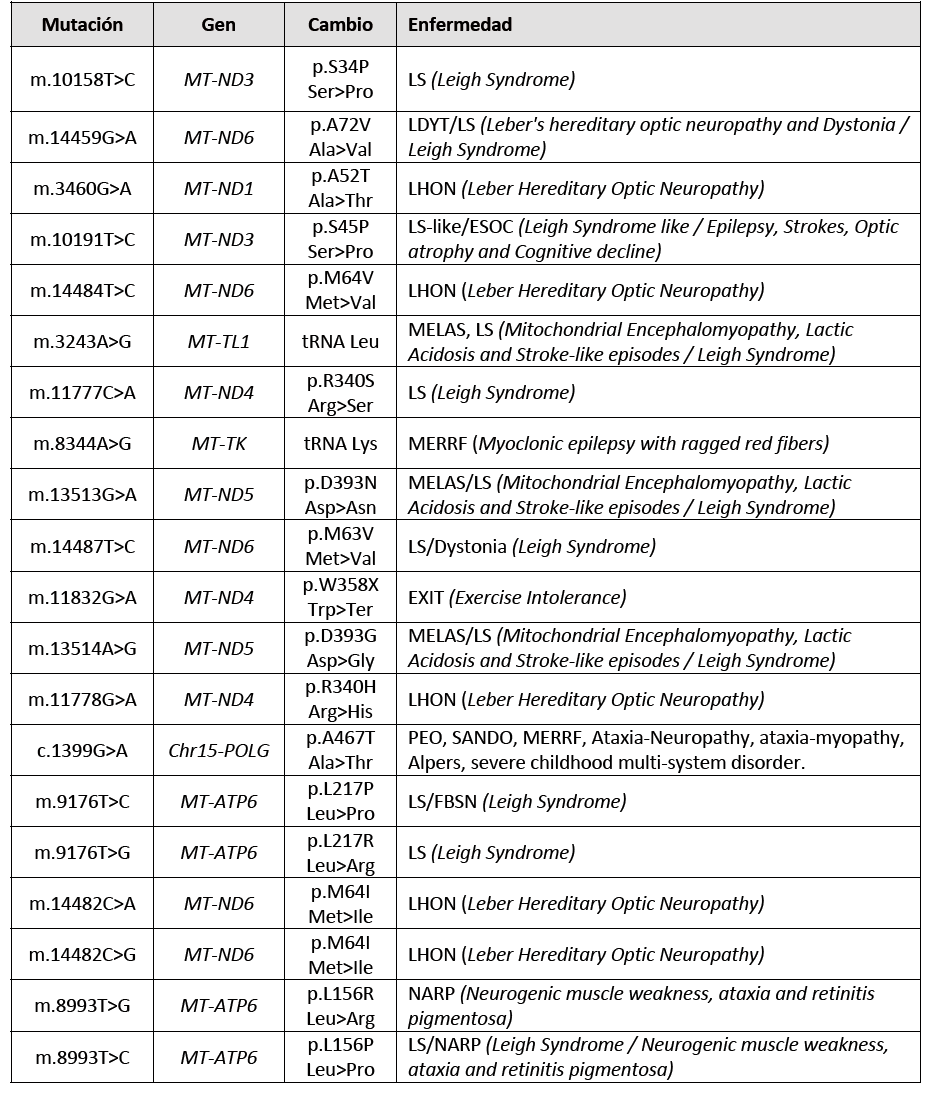
- Los trastornos relacionados con POLG representan uno de los trastornos mitocondriales hereditarios más comunes. Se puede priorizar en primera instancia el cribado de cuatro variantes/alelos patogénicos autosómicos recesivos en el gen POLG que son comunes en la población europea: c.1399G>A p.(Ala467Thr), c.1760C>T p.(Pro587Leu) en cis con c.752C>T p.(Thr251Ile), c.2243G>C p.(Trp748Ser) y c.2542G>A p.(Gly848Ser) (NM_002693.3) .
- Las variantes patogénicas bialélicas (que concierne a ambos alelos de un gen (alelo paterno y alelo materno). Por ejemplo, los portadores de mutaciones bialélicas tienen una mutación (no necesariamente la misma mutación) en ambas copias de un gen específico (una mutación de origen paterno y una mutación de origen materno) en TYMP , que codifica la timidina fosforilasa (TP), causan encefalomiopatía neurogastrointestinal mitocondrial (MNGIE). Los resultados bioquímicos, es decir, niveles plasmáticos elevados de timidina y desoxiuridina y/o actividad reducida de la enzima TP, pueden indicar un defecto en TYMP .
- Las variantes patogénicas bialélicas en SLC19A3 causan el síndrome de disfunción del metabolismo de la tiamina-2 (THMD2), también conocido como enfermedad de los ganglios basales sensible a la biotina (BBGD). La administración temprana de altas dosis de biotina puede resultar en una mejoría clínica.
- La deficiencia del complejo V relacionada con TMEM70 autosómica recesiva , también conocida como deficiencia del complejo V mitocondrial (ATP sintasa) nuclear tipo 2 (MC5DN2), es común en la población gitana. Se ha descrito una variante patogénica fundadora en esta población y se puede examinar inicialmente si corresponde (c.317-2A>G NM_017866.6).
El análisis de genes nucleares se puede realizar de manera más completa mediante la interrogación de paneles multigénicos mediante secuenciación de próxima generación. Los genes incluidos en estos paneles se recopilan en función de los fenotipos clínicos relacionados. Dentro del Reino Unido, PanelApp ofrece un recurso valioso para la curación (genes han sido validados experimentalmente) de paneles de genes nucleares para pruebas genéticas, incluidos los trastornos mitocondriales. Estos paneles se revisan y actualizan regularmente a la luz de la literatura actual y los datos de los laboratorios de diagnóstico e investigación. Como se indicó anteriormente, debido a la superposición clínica con trastornos no mitocondriales, puede ser apropiado analizar simultáneamente otros paneles de genes, particularmente si se realiza WES o WGS.
Para los trastornos mitocondriales nucleares, los paneles de genes nucleares se pueden subdividir de la siguiente manera:
- Panel integral de genes nucleares de trastornos mitocondriales, incluidos todos los genes nucleares conocidos asociados con la enfermedad mitocondrial mendeliana. Con el cambio de paradigma de 'biopsia primero' a 'genómica primero', este panel se está convirtiendo en la prueba más relevante para pacientes con una fuerte sospecha clínica de enfermedad mitocondrial (donde se sospecha un defecto nuclear).
- Paneles de genes nucleares dirigidos cuando hay una deficiencia enzimática específica, evidencia de un defecto de mantenimiento del ADNmt o fenotipo específico:
- Complejos OXPHOS, factores de ensamblaje y proteínas auxiliares, es decir, paneles de genes para la deficiencia de los complejos I, II, III, IV y V.
- Trastornos de mantenimiento del mtDNA, debido a un grupo diverso de genes nucleares que funcionan en varios aspectos del mantenimiento del mtDNA, incluida la replicación, el mantenimiento de las reservas de nucleótidos y la fusión y fisión mitocondrial; las variantes patógenas en estos genes dan como resultado una síntesis defectuosa del mtDNA, lo que provoca la acumulación de múltiples deleciones y/o agotamiento y, en última instancia, afecta la producción de energía de OXPHOS.
- Presentaciones hepáticas, especialmente apropiadas en lactantes con insuficiencia hepática aguda en los que se sospecha/posible enfermedad hepática mitocondrial.
- Deficiencia de piruvato deshidrogenasa (PDH), debido a defectos en genes que codifican las subunidades centrales de PDH o proteínas involucradas en la regulación o biosíntesis de cofactores.
Pruebas familiares
Tras un diagnóstico genético de enfermedad mitocondrial, se recomienda derivar al probando (y su familia) a genética clínica o a un servicio especializado en mitocondrias para un adecuado asesoramiento genético y seguimiento familiar. El riesgo de recurrencia y el riesgo para otros miembros de la familia depende de si el diagnóstico se debe a un gen codificado en el núcleo o a una variante del mtDNA.
- En las familias con un diagnóstico de gen nuclear de enfermedad mitocondrial, el asesoramiento y las pruebas familiares adicionales están relacionados con el modo de herencia del gen específico (autosómico dominante, autosómico recesivo o ligado al cromosoma X).
- En familias con un diagnóstico relacionado con el ADNmt, la herencia puede ser de novo o matrilineal y los pacientes varones no corren el riesgo de transmitir variantes del ADNmt a su descendencia.
La prueba de niños asintomáticos menores de 16 años que tienen antecedentes familiares de enfermedad mitocondrial relacionada con el mtDNA es particularmente desafiante y la práctica de rutina en el Reino Unido es no evaluar a estos niños. Se pueden realizar investigaciones clínicas, como un ecocardiograma, en niños mayores de 5 años, para garantizar que no haya evidencia de miocardiopatía. Se puede ofrecer monitoreo cardíaco continuo y esto se debe considerar caso por caso. Se recomienda que los laboratorios analicen las referencias para pruebas genéticas de niños asintomáticos con médicos especializados o genetistas clínicos siempre que sea posible antes de la prueba.
A continuación se detallan consideraciones adicionales del riesgo familiar de variantes de mtDNA.
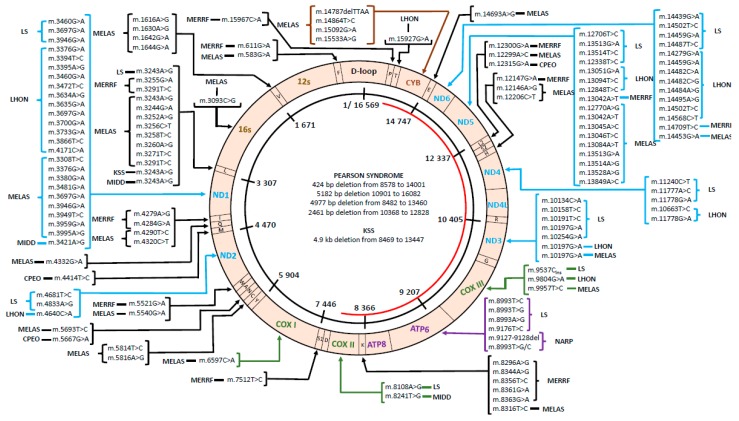
Variantes de un solo nucleótido (SNV) del ADN mitocondrial y duplicaciones
Estos pueden ser transmitidos a través de la línea materna. El riesgo de herencia a otros miembros de la familia depende del estado genético de la madre del probando. Si ella es heteroplásmica para una variante patógena de mtDNA, todos sus parientes maternos pueden estar en riesgo de tener también la variante. El nivel de variante en la madre del probando influye en su riesgo de desarrollar síntomas y el riesgo de transmisión a cualquier otra descendencia que pueda tener, aunque esto es impredecible debido al cuello de botella mitocondrial. La variabilidad clínica que se puede observar dentro de la misma familia puede deberse a la variación en la carga de mutación y a las diferencias en la distribución de tejidos entre los hermanos y otros miembros maternos de la familia. Para mujeres que son homoplásmicas para una variante patógena de mtDNA, se espera que toda su descendencia herede la variante. La penetrancia variable y la variabilidad clínica también se pueden observar para variantes homoplásmicas (p. ej., variantes patogénicas asociadas a LHON y también MT-TI m.4300A>G).
Deleciones únicas de mtDNA
Estos son generalmente esporádicos (de novo) y, por lo tanto, en ausencia de antecedentes familiares, el riesgo de recurrencia para los hermanos del probando se considera bajo. Se estima que una mujer clínicamente afectada con una deleción del mtDNA tiene un riesgo de 1 en 24 de transmitir la deleción a su descendencia.
Pruebas de miembros de la familia extendida
Los parientes maternos pueden estar en riesgo de heredar la variante patógena del mtDNA familiar y, por lo tanto, se pueden ofrecer pruebas según corresponda. Idealmente, las pruebas en cascada de los miembros de la familia estrechamente relacionados deben realizarse primero para informar los riesgos a los parientes más lejanos.
CONCLUSIONES
- El 80% de las enfermedades mitocondriales de inicio en el adulto se deben a variantes patogénicas en el mtDNA; sin embargo, solo representan el 20-25% de los casos de inicio en la infancia.
- Aproximadamente del 70 al 75 % de las enfermedades mitocondriales que se presentan en la infancia se deben a mutaciones en el ADNn y siguen patrones de herencia mendelianos, con mayor frecuencia autosómicos recesivos.
- La prueba de un solo gen específico sigue siendo una valiosa prueba de primera línea simple y rápida, cuando la enfermedad mitocondrial asociado es común y tiene características específicas (p.ej: POLG; TYMP; SLC19A3; TMEM70)
- Panel integral de 220 genes nucleares de trastornos mitocondriales, incluidos todos los genes nucleares conocidos asociados con la enfermedad mitocondrial mendeliana. Prueba más relevante para pacientes con una fuerte sospecha clínica de enfermedad mitocondrial (donde se sospecha un defecto nuclear). Estos paneles se revisan y actualizan regularmente a la luz de la literatura actual y los datos de los laboratorios de diagnóstico e investigación.
- Tras un diagnóstico genético de enfermedad mitocondrial nuclear, se recomienda derivar al paciente y su familia a un servicio especializado en enfermedades mitocondriales para un adecuado asesoramiento y pruebas familiares adicionales relacionadas con el modo de herencia del gen específico (autosómico dominante, autosómico recesivo o ligado al cromosoma X).
REFERENCIAS
- Mavraki E, Labrum R, Sergeant K, Alston CL, Woodward C, Smith C, Knowles CVY, Patel Y, Hodsdon P, Baines JP, Blakely EL, Polke J, Taylor RW, Fratter C. Genetic testing for mitochondrial disease: the United Kingdom best practice guidelines. Eur J Hum Genet . 2022 Dec 13. doi: 10.1038/s41431-022-01249-w.
- Schlieben LD, Prokisch H. The Dimensions of Primary Mitochondrial Disorders. Front Cell Dev Biol. 2020;8:600079.. doi:10.3389/fcell.2020.600079
- Rahman S. Mitochondrial disease in children. J Intern Med. 2020;287:609-633. doi: 10.1111/joim.13054. Epub 2020 Apr 7. PMID: 32176382.
PROF. DR. FERNANDO GALAN