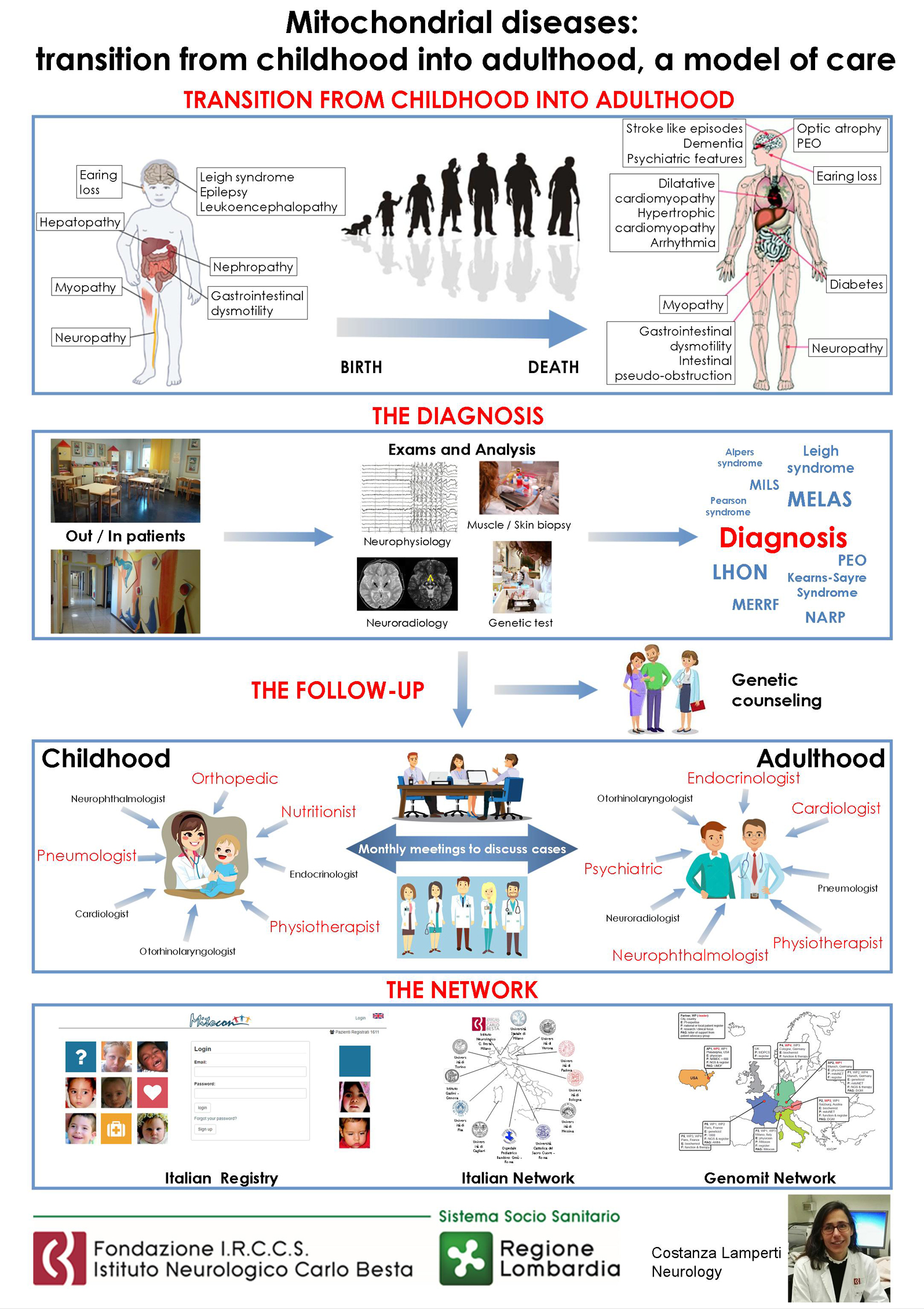
Las enfermedades mitocondriales pueden dar lugar a cualquier síntoma, en cualquier órgano o tejido, a cualquier edad, con cualquier modo de herencia, y son más comunes de lo que se cree.
- Enfermedades mitocondriales son muy frecuentes, pero no son tan raras.
- A pesar de los fenotipos individuales, pueden ser raros, se encuentra entre los trastornos genéticos más comunes en los seres humanos.
- Las enfermedades mitocondriales son, con mucho, la clase más grande de errores innatos del metabolismo con una incidencia colectiva de 1,6 en 5.000.
- Las enfermedades mitocondriales se encuentran entre los trastornos neurológicos heredados con mayor frecuencia y pueden ser causadas por mutaciones en el ADN mitocondrial o nuclear.
- Se han informado más de 250 mutaciones diferentes del mtDNA con una incidencia de variantes patogénicas de hasta 1 de cada 200 nacidos vivos. La mayoría de los individuos con estas mutaciones no presentan manifestaciones. De hecho, se estima que solo 1 de cada 5000 individuos expresa fenotípicamente manifestaciones clínicas de estas mutaciones.
- Las mutaciones del ADN mitocondrial representan <10% de todos los trastornos mitocondriales en niños. Y ≈ el 75% en adultos
La determinación de la prevalencia de la enfermedad mitocondrial ha sido un desafío y está sujeta a una verificación de casos incompleta debido a las características clínicas variadas, la heterogeneidad genotipo-fenotipo y la complejidad de las vías de atención de derivación.
Los estudios epidemiológicos del Reino Unido proporcionan una prevalencia general de enfermedades mitocondriales en adultos debido a ambos genomas de aproximadamente uno de cada 4.300 individuos, considerando que lo más probable es que las enfermedades mitocondriales permanezcan infra-diagnosticadas.
El especialista en MECINA INTERNA por su visión integradora y su polivalencia, centra su campo de acción en el diagnóstico y seguimiento de enfermos pluripatológicos y plurisintomáticos, y al enfermo con diagnóstico difícil. Por ello, sería el especialista más indicado para el diagnóstico de enfermedades infrecuentes o de presentación atípica, que en ocasiones han provocado que la persona enferma haya pasado por las consultas de otros médicos sin obtener un diagnóstico, p.ej enfermedad mitocondrial.
La solicitud a otros especialistas de realización de pruebas complementarias a considerar en el momento del diagnóstico o lo largo del seguimiento y en intervalos de 1 a 2 años según sea necesario por los síntomas.
- Audiología
- Cardiología
- Endocrinología
- Oído, nariz y garganta
- Gastroenterología
- Genética
- Hematología
- Inmunología
- Nefrologia
- Neurología
- Oftalmología
- Ortopedía
- Cuidados paliativos
- Medicina física y rehabilitación
- Psiquiatría (para paciente o familia)
- Psicología (incluido el asesoramiento familiar)
- Neumología
- Trabajo Social
- Medicina del sueño
- Servicios de terapia que incluyen fisioterapia, terapia ocupacional y terapia del habla.
¡NO OLVIDAR QUE LA ENFERMEDAD MITOCONDRIAL ES MULTISISTÉMICA!, Y QUE SU PRESENTACIÓN MÁS FRECUENTE ES LA NO CLÁSICA O NO SINDRÓMICA. Presentando los pacientes una variedad de síntomas y signos relacionados con la disfunción de múltiples órganos.
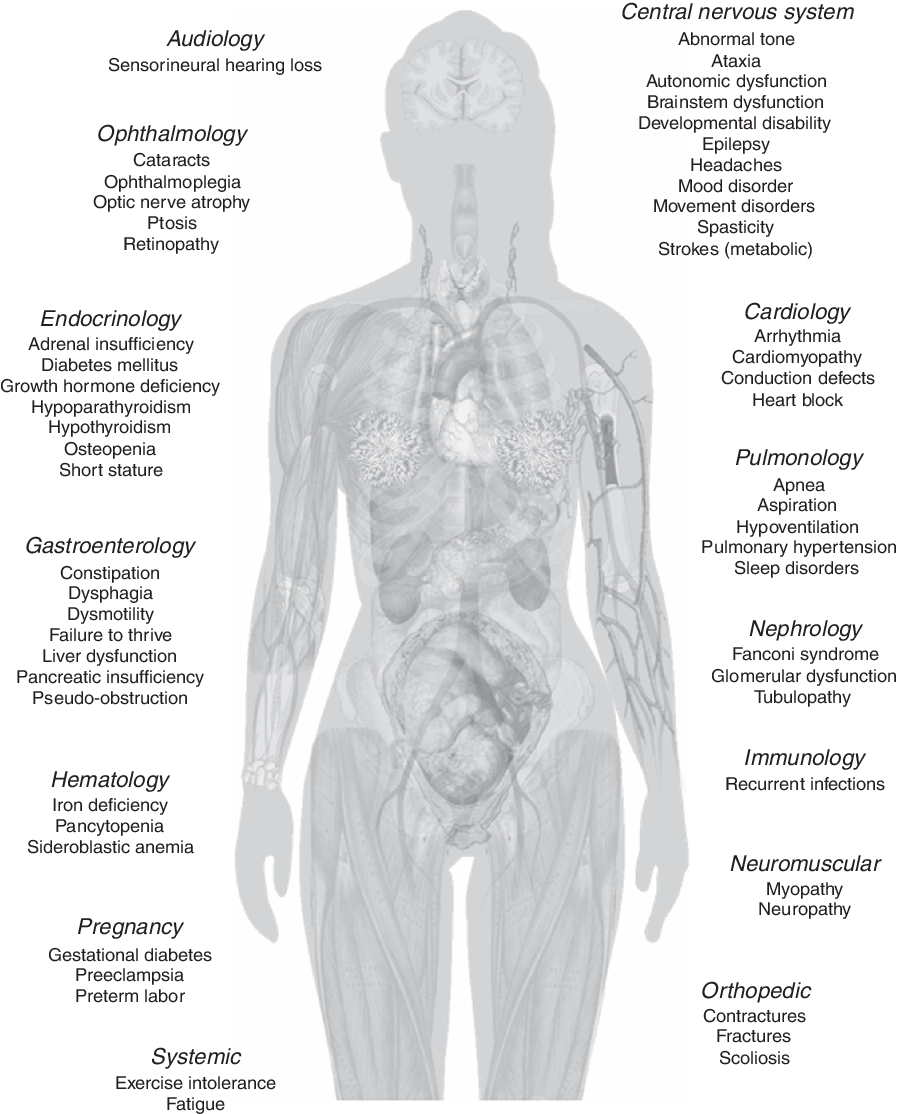
Sistemas y órganos afectados por enfermedad mitocondrial primaria. MULTISISTÉMICA
SÍNTOMAS DE LA ENFERMEDAD MITOCONDRIAL EN JÓVENES Y ADULTOS
- Síntomas musculares: debilidad, calambres (contracturas musculares), ptosis (caída de los párpados), oftalmoplejía (debilidad músculos oculares que afecta a los movimientos oculares), dolor muscular, hipotonía.
- SN Central: retraso del desarrollo, retraso mental, autismo, demencia, convulsiones, trastornos neuropsiquiátricos, parálisis cerebral atípica, migrañas atípicas, eventos similares a accidente cerebrovascular (Stroke-like). Ataxia (desequilibrio, inestabilidad en la marcha). Mioclonias (sacudida repentina e involuntaria de un músculo o grupo de músculos, breves, bruscas). Espasticidad (contracción muscular mantenida que provoca rigidez). Distonia (contracciones musculares sostenidas con movimientos repetitivos involuntarios que ocasionan posturas anormales)
- SN periférico: neuropatía sensitiva periférica en guante y calcetín (hormiguillas, entumedimiento), dolor neuropático (que puede ser intermitente), Neuralgias. Piernas inquietas
- Disminución de la audición
- La pérdida auditiva neurosensorial, por sensibilidad o no a aminoglucósidos
- Hígado: hipoglucemia, defectos de la gluconeogénesis, hígado graso no alcohólico
- Problemas cardíacos
- defectos de conducción cardiaca (taquicardias , palpitaciones, bradicardias ) y Miocardiopatía (afectación músculo del corazón (miocardio) que afecta a la función del corazón)
- Problemas endocrinos
- Diabetes Mellitus
- Hipotiroidismo
- Hipoparatiroidismo
- Insuficiencia gonadal
- Insuficiencia suprarrenal
- Páncreas: Diabetes mellitus, Insuficiencia pancreática
- Problemas Respiratorios
- debilidad de los músculos respiratorios y/o del diafragma (dificultad para respirar)
- Trastornos del sueño y apnea obstructiva del sueño (ronquidos con ceses en la respiración)
- Problemas cognitivos: disminución de concentración y/o memoria
- puede ser parcial, apareciendo particularmente en el razonamiento abstracto, la memoria verbal, memoria visual, el lenguaje (denominación y fluidez), ejecutivo o funciones constructivas, cálculo, atención (trastorno por déficit de atención y la disminución de la capacidad de atención ), o funciones visuoespaciales
- Problemas gastrointestinales: Reflujo gastroesofágico, vómitos cíclicos sin explicación, estreñimiento, alteración de la motilidad, disfagia (dificultad para tragar), diarrea, estreñimiento, pérdida de peso, pseudo-obstrucción (falsa obstrucción intestinal)
- Alteración visual: de la acomodación, atrofia óptica, neuropatía óptica, retinitis pigmentosa. Diplopia (episodios de visión doble)
- Problemas renales: disfunción tubular renal proximal, S. nefrótico
- Sistémicos o generales
- Cansancio, intolerancia al ejercicio
- Falta de aumento de peso, la falta de crecimiento lineal
- Hipersensibilidad a la anestesia general
- Antecedentes de muerte súbita en la familia
- Abortos involuntarios recurrentes en paciente o en la familia
Síntomas de disfunción del sistema nerviosos autonónomo
- Sequedad ojos, boca
- Digestiones lentas y pesadas con hinchazón abdominal vespertina
- Dolores abdominales inexplicables
- Episodios de diarrea y/o estreñimiento
- Deterioro de la regulación de la temperatura
- Intolerancia al frio o calor
- Tª basal < 35,5º
- Alteración de la sudoracion
- Incontinencia vesical o rectal
- Sensación de vaciado incompleto de la vejiga. Urgencia urinaria
- Problemas disfunción pupilar. Alteración de la acomodación de la vista.
- Fenómeno de Raynaud (espasmos de los vasos sanguíneos que causa cambio de color en los dedos de las manos y pies)
- Mareos posturales. Hipotensión ortostática (posición de pie)
Empeoramiento extremo de los síntomas durante las infecciones leves y el estrés
SÍNTOMAS Y PORCENTAJE EN UNA SERIE DE 452 PACIENTES ADULTOS
- Debilidad muscular 100%
- Cansancio crónica 100%
- Gastrointestinal 93%
- Intolerancia al ejercicio 92%
- Problema de equilibrio 87%
- Visión disminuida 80%
- Dificultad para dormir 78%
- Dolor de cabeza 73%
- Neuropatía periférica 71%
- Ptosis 64%
- Problema del habla 53%
- Pérdida de la audición 53%
- Disautonomía 50%
- Problemas de ritmo cardíaco 50%
- Desorden de ánimo 47%
- Tinnitus 46%
- Problemas musculares oculares 43%
- Diabetes 33%
- Apnea del sueño 33%
- Discapacidad intelectual 33%
Evaluación inicial de pacientes diagnosticados de Enfermedad mitocondrial primaria
|
Historia familiar |
· Patrón de transmisión (autosómico, ligado al cromosoma X, matrilineal) · Recurrencia de rasgos distintivos: - Miopatía - Retraso mental / epilepsia - Muerte precoz / mortinato - Diabetes - Pérdida de la audición - Enfermedades cardiovasculares - Baja estatura - Afectación ocular. |
|
Exámen clínico |
· Parámetros auxológicos (peso, longitud / estatura, circunferencia craneal) · Parámetros vitales (presión arterial, frecuencia cardíaca, frecuencia respiratoria, saturación de oxígeno) · Evaluación del estado neurológico y desarrollo cognitivo |
|
Evaluaciones de especialistas |
• Examen audiológico • Cribado oftalmológico para excluir: - retinitis - catarata - atrofia del nervio óptico - pérdida progresiva de la visión |
|
Evaluación cardiológica |
· Exámen clinico · ECG de 12 derivaciones y ecocardiografía transtorácica |
|
Resonancia magnética cerebral |
· Hallazgos comunes: · síndrome de Leigh: hiperintensidades focales simétricas bilaterales en los ganglios basales, el tálamo, la sustancia negra y los núcleos del tronco encefálico a varios niveles en la RM ponderada en T2 - Lesiones hipodensas focales - Atrofia cortical y cerebelosa - Hiperintensidad de la sustancia blanca - Afectación de los ganglios basales - Agenesia / hipoplasia del cuerpo calloso |
|
Espectroscopia de RM cerebral |
Acumulación anormal de lactato en el parénquima y líquido cefalorraquídeo |
|
Investigación de laboratorio |
• Hemograma completo • Pruebas funcionales hepáticas y renales • Glucosa en sangre en ayunas • Gasometría arterial • Niveles de lactato en plasma • Creatina fosfoquinasa (CPK) • Aminoácidos plasmáticos • Aminoácidos y ácidos orgánicos en orina • Estado redox • Perfiles de acilcarnitina |
Inicio y Seguimiento de pacientes diagnosticados de Enfermedad mitocondrial primaria
|
|
En el momento del diagnóstico, si no se obtuvo previamente |
A intervalos de 1 a 2 años y según sea necesario |
Según sea necesario, según los síntomas o el tipo de enfermedad. |
Comentarios |
|
Audiología |
• |
• |
|
|
|
Cardiología |
|
|
|
|
|
Presión arterial |
. |
• |
|
|
|
Ecocardiograma |
• |
• |
|
Los ecocardiogramas se pueden realizar con menos frecuencia en pacientes de bajo riesgo después de varios años de seguimiento. |
|
Electrocardiograma |
• |
• |
|
|
|
Holter |
|
|
• |
Registro de Holter según el diagnóstico subyacente y el riesgo de bloqueo cardíaco; hasta cada 3 a 6 meses para los trastornos asociados con un alto riesgo de arritmias, como los trastornos por deleción del mtDNA |
|
Resonancia magnética cardíaca |
|
|
• |
|
|
Endocrinología |
|
|
|
Se recomienda encarecidamente el cribado endocrino en personas con trastornos por deleción del ADNmt |
|
Bioquímica básica |
• |
• |
|
|
|
Calcio (Ca), magnesiuo (Mg), y fósforo (P) |
• |
• |
|
|
|
Cortisol-ACTH-aldosterona-renina |
|
|
• |
|
|
Ca y fósforo, en orina |
• |
• |
|
|
|
Gonadotrofinas |
|
|
• |
|
|
Hemoglobina A1c |
• |
• |
|
|
|
Hormona paratiroidea |
. |
|
• |
|
|
Hormona estimulante del tiroides (TSH) y tiroxina libre |
• |
• |
|
|
|
Vitamina D |
• |
• |
|
|
|
Absorciometría de rayos X dual (DXA) |
|
|
• |
DXA especialmente si hay fracturas inesperadas |
|
Parámetros de crecimiento y antropométricos |
• |
• |
|
Recomendado en cada visita en edad pediátrica |
|
Hematología |
|
|
|
Se indica de forma más rutinaria en personas con alto riesgo o disfunción de la médula ósea sintomática |
|
Hemograma completo con recuento diferencial |
• |
|
• |
|
|
Estudios de hierro incluyenndo ferritina |
|
|
• |
|
|
Immunología |
|
|
• |
Con infecciones recurrentes |
|
Neurology |
|
|
|
|
|
Evaluaciones cognitivas y del desarrollo |
• |
• |
|
Evaluación clínica o pruebas neuropsicológicas formales; pruebas formales recomendadas con regresión |
|
Electroencefalograma |
|
|
• |
|
|
Oftalmología |
|
|
|
|
|
Examen |
• |
• |
|
|
|
Electroretinograma |
|
|
• |
|
|
Tomografía de coherencia óptica |
|
|
• |
|
|
Psiquiatría |
• |
• |
|
|
|
Examen de detección de trastornos del estado de ánimo y la ansiedad |
|
|
|
|
|
Neumología |
|
|
|
|
|
Función pulmonar completa con PIM y PEM |
|
|
• |
Especialmente con miopatía o con disfunción del tronco encefálico. |
|
Polisomnograma nocturno completo |
|
|
• |
|
|
Renal |
|
|
|
|
|
Panel renal con Mg y fosfato |
• |
• |
|
|
|
Cociente albúmina / creatinina en orina, |
• |
• |
|
|
ACTH, hormona adrenocorticotrópica; CMP, panel metabólico completo; DXA, rayos X de energía dual; IRM, imágenes por resonancia magnética; ADNmt, ADN mitocondrial. PIM presión inspiratoria máxima , PEM la presión espiratoria máxima (PEM)
CONCLUSIONES
- Las enfermedades mitocondriales pueden dar lugar a cualquier síntoma, en cualquier órgano o tejido, a cualquier edad, con cualquier modo de herencia, y son más comunes de lo que se cree.
- A pesar de los fenotipos individuales, pueden ser raros, se encuentra entre los trastornos genéticos más comunes en los seres humanos.
- El INTERNISTA sería el especialista más indicado para el diagnóstico de enfermedades multisistémicas, infrecuentes o de presentación atípica, que en ocasiones han provocado que la persona enferma haya pasado por las consultas de otros médicos sin obtener un diagnóstico, p.ej enfermedad mitocondrial.
- ¡NO OLVIDAR QUE LA ENFERMEDAD MITOCONDRIAL ES MULTISISTÉMICA!, Y QUE SU PRESENTACIÓN MÁS FRECUENTE ES LA NO CLÁSICA O NO SINDRÓMICA.
- La solicitud a otros especialistas de realización de pruebas complementarias a considerar en el momento del diagnóstico o lo largo del seguimiento y en intervalos de 1 a 2 años según sea necesario por los síntomas
REFERENCIAS
- Brambilla, A., Olivotto, I., Favilli, S. et al. Impact of cardiovascular involvement on the clinical course of paediatric mitochondrial disorders. Orphanet J Rare Dis 15, 196 (2020). https://doi.org/10.1186/s13023-020-01466-wDICE
- Parikh, S., Goldstein, A., Karaa, A. et al.Patient care standards for primary mitochondrial disease: a consensus statement from the Mitochondrial Medicine Society. Genet Med 19, 1380 (2017). https://doi.org/10.1038/gim.2017.107
PROF. DR. FERNANDO GALAN
APÉNDICE
TRANSICIÓN DE LA INFANCIA A LA JUVENTUD Y A LA EDAD ADULTA