Fernando Galán Galán
Profesor Titular de Medicina
Especialista en Medicina Interna
Experto en Miopatía Mitocondrial del Adulto
Fibromialgía y Síndrome de Fatiga crónica
BLOG
LA DISAUTONOMÍA O DISFUNCIÓN DEL SISTEMA NERVIOSO AUTÓNOMO, PUEDE SER UNA DE LAS CONDICIONES MÉDICAS MÁS MAL DIAGNOSTICADAS DE TODOS TIEMPOS. 2023
¿Qué es la disautonomía?
La disautonomía es un término general que se usa para describir varias afecciones médicas diferentes, que causan un mal funcionamiento del sistema nervioso autónomo. El Sistema Nervioso Autónomo controla las funciones "automáticas o autónomas" del cuerpo en las que no pensamos conscientemente, como la frecuencia cardíaca, la presión arterial, la digestión, la dilatación y constricción de las pupilas del ojo, la función renal y el control de la temperatura. Las personas que viven con diversas formas de disautonomía tienen problemas para regular estos sistemas, lo que puede provocar mareos, desmayos, presión arterial inestable, frecuencia cardíaca anormal, desnutrición y, en casos graves, la muerte.
La disautonomía no es rara. Más de 70 millones de personas en todo el mundo viven con diversas formas de disautonomía. Las personas de cualquier edad, sexo o raza pueden verse afectadas. No existe una cura para ninguna forma de disautonomía en este momento, pero Disautonomia International está financiando investigaciones para desarrollar mejores tratamientos y, con suerte, algún día una cura para cada forma de disautonomía.
- A pesar de la alta prevalencia de disautonomía, la mayoría de los pacientes tardan años en ser diagnosticados debido a la falta de conciencia entre la población en general y entre la profesión médica.
¿La disautonomía es una enfermedad?
La disautonomía NO es un diagnóstico, sino un término general para describir cualquier trastorno del sistema nervioso autónomo.
- Si bien ciertas formas de disautonomía tienen criterios de diagnóstico específicos, no existe un conjunto estándar de criterios para todas las formas de disautonomía.
LA DISAUTOMÍA SE PODRÍA DECIR QUÉ ES CASI INVISIBLE, PERO REAL
La disautonomía, puede ser una de las condiciones médicas más mal diagnosticadas de todos los tiempos. El mayor problema de la medicina autonómica actual es la falta de conocimiento sobre la disautonomía en general y, especialmente, en los profesionales de la salud. Si bien no existe una cura para la disautonomía, una vez que se diagnostica esta afección, se pueden controlar los síntomas. Por lo tanto, es importante encontrar un profesional de la salud que sepa sobre las disautonomías.
Primaria o Secundaria?
Independientemente de cuándo ocurra una disautonomía en la vida, estos trastornos pueden ser primarios o secundarios .
Una disautonomía primaria es cuando sabemos que la disfunción autonómica es el principal proceso de la enfermedad.
- Hay al menos 15 tipos diferentes de disautonomías primarias, las más comunes son el síncope neurocardiogénico (NCS) y el síndrome de taquicardia postural ortostática (POTS), entre otras.
Las disautonomías secundarias se experimentan como consecuencia de otro proceso de enfermedad,
- como en la neuropatía autonómica asociada con diabetes o POTS como resultado de una enfermedad autoinmune.
FORMAS DE DISAUTONOMÍA
HAY ALREDEDOR DE 15 FORMAS DE DISAUTONOMÍA.
Es importante tener en cuenta que los pacientes pueden tener más de una forma de disautonomía y los síntomas de cada forma pueden superponerse.
LAS FORMAS DE DISAUTONOMÍA INCLUYEN:
Síndrome de taquicardia ortostática postural , hipotensión ortostática , síncope vasovagal , taquicardia sinusal inapropiada , ganglionopatía autonómica autoinmune , falla barorrefleja , disautonomía familiar , falla autonómica pura y atrofia multisistémica .
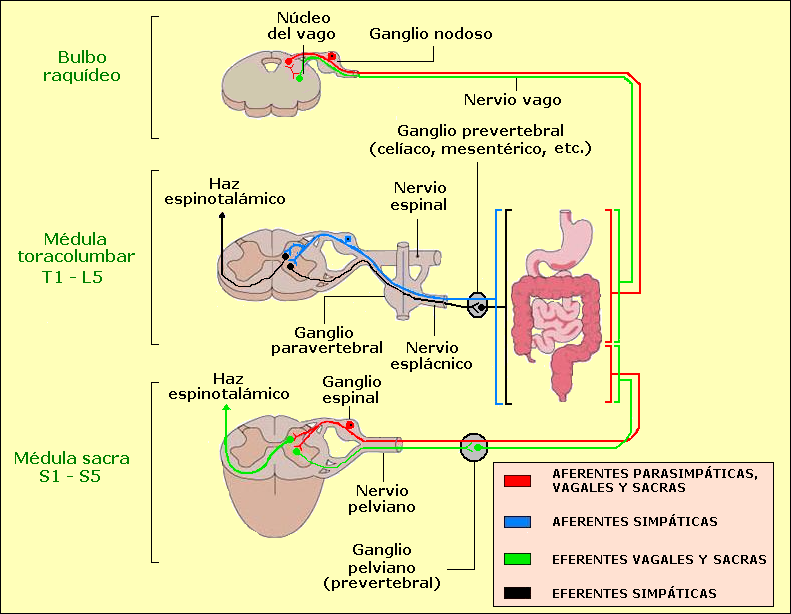
El sistema nervioso autónomo (SNA) incluye todas las regiones implicadas en el control de las funciones autónomas, inconscientes e involuntarias en la homeostasis corporal total. En general, la gama completa de funciones fisiológicas son necesarias en última instancia para la supervivencia humana y nos permiten interactuar con el entorno externo en una amplia gama de condiciones. Junto con los efectos lentos y duraderos del sistema endocrino, el SNA ejerce sus efectos rápidos y de corta duración sobre las más diversas funciones del organismo, controlando la activación del músculo liso visceral en los lechos vasculares y otros órganos tubulares y secreción de glándulas.
El sistema nervioso autónomo es esencial para mantener la homeostasis e impacta en casi todos los sistemas de órganos.
La disautonomía puede presentarse en una miríada de enfermedades y ser el resultado de una patología en varios niveles del sistema nervioso autónomo. Con mayor frecuencia, se manifiesta con respuestas anormales de la presión arterial y la frecuencia cardíaca a los cambios de posición o al estrés.
ANATOMÍA DEL SISTEMA NERVIOSO AUTÓNOMO
El sistema nervioso autónomo se divide en los sistemas nerviosos simpático y parasimpático.
El sistema nervioso simpático afecta el sistema cardiovascular principalmente a través de la vasoconstricción arterial y el aumento del ritmo cardíaco a través de la liberación de catecolaminas. El sistema nervioso simpático tiene principalmente fibras aferentes y eferentes cervicales y torácicas superiores al corazón y los pulmones a través de la cadena simpática superior.
El sistema nervioso parasimpático tiene el efecto contrario, provocando vasodilatación y disminución de la frecuencia cardíaca. El sistema nervioso parasimpático interactúa principalmente con el sistema cardiopulmonar a través del nervio vago (nervio craneal X).
Los barorreceptores son un tipo de mecanorreceptores que permiten transmitir información derivada de la presión arterial dentro del sistema nervioso autónomo. Luego, la información se pasa en secuencia rápida para alterar la resistencia periférica total y el gasto cardíaco, manteniendo la presión arterial dentro de un rango normalizado preestablecido.
Hay dos tipos de barorreceptores ambos estimulados por el estiramiento de la pared del vaso:
- barorreceptores arteriales de alta presión y se encuentran dentro de los senos carotídeos y el arco aórtico.
- barorreceptores de volumen de baja presión, o receptores cardiopulmonares, se encuentran dentro de las aurículas, los ventrículos y la vasculatura pulmonar y son sensibles a los cambios en el volumen sanguíneo.
Por ejemplo, cuando se está de pie desde una posición sentada, una disminución de la presión arterial y el retorno venoso al corazón normalmente estimula el sistema nervioso simpático para promover la vasoconstricción y la taquicardia para mantener el gasto cardíaco. Las entradas al sistema nervioso central en el bulbo raquídeo son suministradas periféricamente por los nervios vago y glosofaríngeo.
Vías aferentes y eferentes del sistema nervioso autónomo
vía aferente. lleva los estímulos nerviosos desde los órganos receptores hacia el sistema nervioso central.
vía eferente. traslada las respuestas del sistema nervioso central a los órganos o sistemas periféricos.
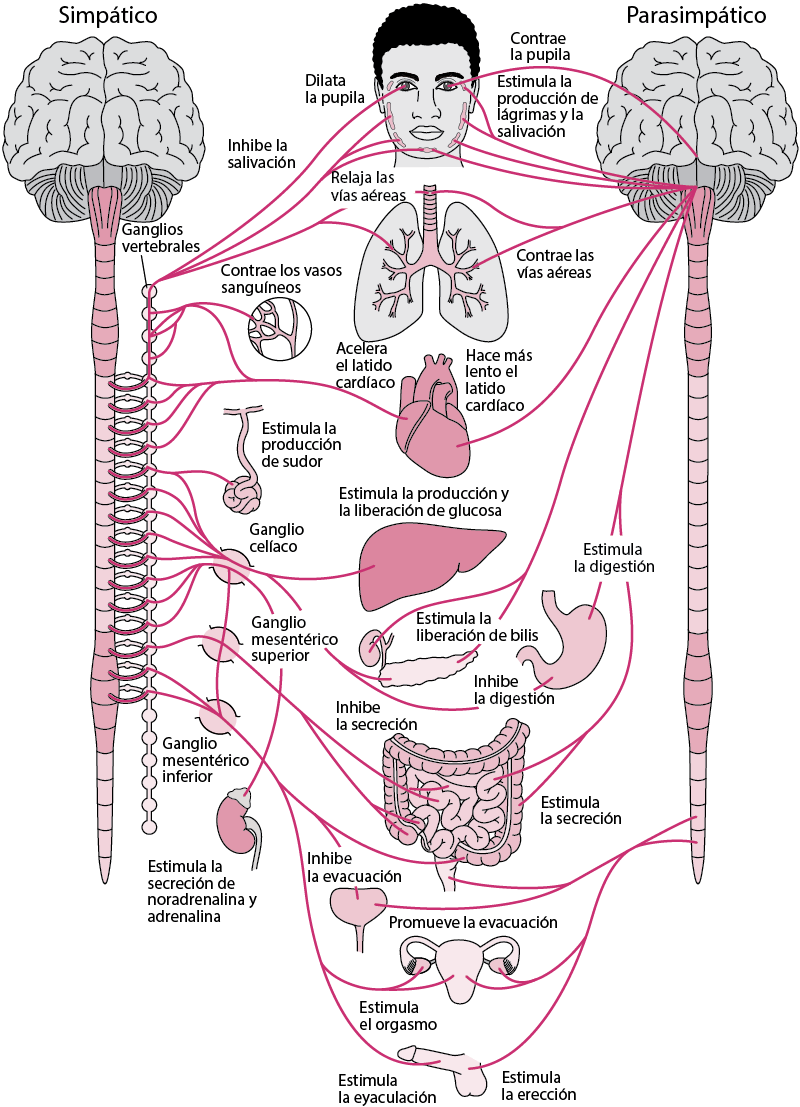
El sistema nervioso autónomo (SNA) incluye todas las regiones implicadas en el control de las funciones "autonómicas", inconscientes e involuntarias en la homeostasis corporal total. En general, la gama completa de funciones fisiológicas son necesarias en última instancia para la supervivencia humana y nos permiten interactuar con el entorno externo en una amplia gama de condiciones. Junto con los efectos duraderos y de acción lenta del sistema endocrino, el SNA ejerce sus efectos de corta duración y acción rápida en las siguientes funciones (entre otras):
- Perfusión de todo el cuerpo a través de la regulación de la frecuencia cardíaca y la presión arterial.
- Función homeotérmica a través del control de la sudoración y los escalofríos,
- Procesamiento de nutrientes mediante el control y la coordinación de diferentes partes del intestino y las glándulas,
- Motilidad urinaria y
- Movimiento de la pupila, enfoque y lagrimeo.
Funciones del sistema nervioso autónomo
|
Órgano |
Activación simpática |
Activación parasimpática |
|
Ojo Músculo ciliar Pupilas |
Relajarse (visión lejana) Dilatación (músculo dilatador) |
Constricción (visión de cerca) Constricción (músculo del esfínter) |
|
Glándula lagrimal Glándulas salivales |
Ligera secreción Ligera secreción |
Secreción Secreción |
|
Corazón Contractilidad (músculo) Frecuencian cardiaca (nodo sinusal) |
Aumento Aumento |
Disminuido o ninguno Disminuir |
|
Pulmones |
broncodilatación |
broncoconstricción |
|
Tracto gastrointestinal |
Disminuir la motilidad |
Aumentar la motilidad |
|
Riñón |
Antidiuresis (disminución de la producción de orina) |
Ninguno |
|
Vejiga urinaria músculo detrusor Esfínter |
Relajación Contracción |
Contracción Relajación |
|
Pene |
Eyaculación |
Erección |
|
Clítoris, labios menores |
Ninguno |
Hinchazón/ Erección |
|
Pezones |
Ninguno |
Erección |
|
Glándulas sudoríparas |
Secreción |
sudoración palmar |
|
Vasos sanguineos Grandes arterias arteriolas esfínteres precapilares vénulas venas grandes Arterias coronarias |
Constricción Constricción Constricción Constricción Constricción, movilización de volumen. Dilatación |
Ninguno Ninguno Ninguno Ninguno Ninguno Ninguno |
|
Músculo Husos musculares arteriolas Metabolismo |
Sensibilidad disminuida Dilatación Aumentó
|
Ninguno Ninguno Ninguno |
|
Hígado |
Glucólisis, movilización de glucosa |
Síntesis de glucógeno |
|
Tejido adiposo |
Lipólisis |
Ninguno |
|
Sistema inmunitario |
suprimido |
Activado |
|
Piel |
Piloerección |
Ninguno |
Etiologia
Una miríada de factores puede causar disfunción autonómica, y más de uno puede coincidir incluso en el mismo paciente. Debido a la naturaleza expansiva del sistema nervioso autónomo, puede verse afectado por una amplia gama de condiciones. Los factores más comunes que se sabe que causan una disfunción autonómica incluyen los siguientes:
Hereditarias
Todas las formas de neuropatías autonómicas hereditarias son raras.
- La polineuropatía amiloide familiar, las neuropatías autonómicas sensoriales hereditarias, la enfermedad de Fabry y las porfirias son enfermedades genéticas en las que la neuropatía autonómica es una característica común.
- Trastornos genéticos como disautonomía familiar y deficiencia de dopamina-beta-hidroxilasa
Adquiridas
- Autoinmunes: Guillain-Barre, ganglionopatía autonómica autoinmune, síndrome miasténico de Lambert-Eaton, artritis reumatoide, Sjogren, lupus eritematoso sistémico
- Respuestas reflejas anormales en hipersensibilidad del seno carotídeo, síncope vasovagal y otros síncopes neuromeditados; y probablemente en el síndrome de taquicardia postural (PoTS)
- Las respuestas anormales de sudoración, como en la hiperhidrosis generalizada o focal, están relacionadas con una activación excesiva.
- Metabólico/ Nutricional: Diabetes mellitus, deficiencia de vitamina B12
- Enfermedades neurológicas degenerativas: enfermedad de Parkinson, atrofia multisistémica/síndrome de Shy-Drager, insuficiencia autonómica pura que presenta o padece hipotensión ortostática, respuestas de frecuencia cardíaca fija
- Infecciones: Botulismo, enfermedad de Chagas, virus de la inmunodeficiencia humana (VIH), lepra, enfermedad de Lyme, tétanos
- Neoplasia: Tumores cerebrales, síndromes paraneoplásicos
- Los efectos farmacológicos de varios fármacos que interfieren con la función autonómica normal y provocan síntomas incluyen hipotensión ortostática desencadenada por bloqueadores alfa y beta.
- Toxina/inducida por fármacos: alcohol, amiodarona, quimioterapia
- Lesiones medulares traumáticas o tumorales a diferentes niveles y que cursan con la denominada disreflexia autonómica
- Neuropatía urémica/enfermedades hepáticas crónicas
Medicamentos que exacerban la hipotensión ortostática
- Diuréticos: furosemida, torsemida, tiazida
- Vasodilatadores mediados por óxido nítrico: nitroglicerina, hidralazina, sildenafil
- Antagonistas adrenérgicos:
- Bloqueadores alfa-1-adrenérgicos: alfuzosina, terazosina
- Bloqueadores beta-adrenérgicos: propranolol
- Agonistas alfa -2-adrenérgicos: tizanidina, clonidina
- Inhibidores del sistema renina-angiotensina: lisinopril, valsartán
- Antagonistas de la dopamina:
- Fenotiazinas: clorpromazina
- Antipsicóticos atípicos: olanzapina, risperidona, quetiapina
- Bloqueadores de los canales de calcio: verapamilo, diltiazem
- Inhibidores selectivos de la recaptación del receptor de serotonina: paroxetina
- Antidepresivos: trazodona, amitriptilina
SÍNTOMAS
Los posibles síntomas de la disautonomía incluyen:
- Problemas de equilibrio
- Visión borrosa
- Niebla del cerebro"
- Dolor en el pecho
- Cambios en la presión arterial
- Cambios en la temperatura corporal
- Dificultad para tragar
- Mareos o aturdimiento
- Ojos secos o lagrimeo excesivo
- Disfunción eréctil
- Desmayo
- Latidos del corazón rápidos, lentos o irregulares
- Micción frecuente
- Sensibilidad a la luz
- Pérdida del control de los intestinos o la vejiga
- Migrañas
- Cambios de humor
- Náuseas y vómitos
- Sensibilidad al ruido
- Fatiga o cansancio constante
- Dificultad para respirar
- Problemas para dormir
- Sudar mucho o no sudar
- Vértigo
- Debilidad
Cuestionario de la Encuesta de Síntomas Autonómicos (SAS) para diagnosticar la afectación de diferentes órganos y sistemas en la disautonomía
|
Síntomas/Problema de Salud |
¿Ha tenido alguno de estos síntomas en los últimos 6 meses? 1- Sí; 2- No |
¿Qué tan grave es este síntoma? Escala de 1 a 5 (se utiliza si hay síntomas) |
|
1-¿Visión oscurecida? |
||
|
2-¿Boca seca u ojos secos? |
||
|
3-¿Palidez o cianosis? |
||
|
4-Sentir frío en algunas regiones del cuerpo? |
||
|
5-¿Reducción de la sudoración de los pies en comparación con el resto del cuerpo? |
||
|
6-¿Sudoración reducida o nula de los pies después de hacer ejercicio o cuando hace calor? |
||
|
7-¿Aumento de la sudoración de las manos en comparación con el resto del cuerpo? |
||
|
8-¿Náuseas, vómitos o gases después de comidas ligeras? |
||
|
9-Diarrea (>3 evacuaciones por día)? |
||
|
10-¿Estreñimiento persistente? |
||
|
11-Pérdida de orina? |
||
|
12-¿Problemas de erección? |
La presencia de 3 o más síntomas resultó en 95% de sensibilidad y 65% de especificidad, mientras que la presencia de 7 o más puntos determinó 60% de sensibilidad y 90% de especificidad. Los síntomas gastrointestinales se correlacionaron menos con otros índices.
¿Condiciones coexistentes?
|
Condición coexistente |
Síntomas autonómicos |
|
Ganglionopatía Autonómica Autoinmune (AAG) |
Hipotensión ortostática (OH), problemas gastrointestinales, retención urinaria. |
|
Encefalopatía autoinmune |
Sudoración excesiva, presión arterial y frecuencia cardíaca lábiles. |
|
Enfermedad celíaca |
Problemas gastrointestinales. |
|
Enfermedad de Charcot-Marie-Tooth |
Caída progresiva del pie, desequilibrio, pérdida sensorial, anomalías en la marcha, neuropatía autonómica, ritmos cardíacos anormales y dificultad para respirar. |
|
Malformación de Chiari |
Dolor de cuello, problemas de equilibrio, entumecimiento de brazos y piernas, zumbido en los oídos, dolor de cabeza que empeora al toser o hacer fuerza. |
|
Enfermedad de Crohn, colitis ulcerosa |
ambas condiciones pueden estar asociadas con neuropatía autonómica y síntomas de disfunción autonómica hasta en 50% |
|
Diabetes |
Dolor crónico en los pies, problemas urinarios, problemas de erección en varones. |
|
Síndrome de Ehlers-Danlos |
Articulaciones hipermóviles, antecedentes de múltiples luxaciones articulares, piel elástica, piel muy fina. |
|
Síndorme de Guillain-Barré |
Presión arterial y frecuencia cardíaca lábiles, estreñimiento. |
|
Síndrome de activación de mastocitos |
Enrojecimiento (cara o parte superior del cuerpo seca, caliente y roja), hipersensibilidad múltiple, urticaria, anafilaxia. |
|
Neuropatía autonómica paraneoplásica |
Gastroparesia, hipotensión ortostática. |
|
Enfermedad de Parkinson |
Hipotensión ortostática, disfunción sexual, trastornos de la deglución o gastrointestinales, anomalías intestinales y vesicales y trastornos del sueño. |
|
Síndrome de Sjogren |
Ojos secos y boca seca, fatiga, taquicardia ortostática. |
|
Trastornos del sueño |
Dificultad para permanecer despierto, dificultad para dormir, comúnmente experimenta un sueño no reparador. |
|
Lupus Eritematoso Sistémico (LES) |
Erupciones cutáneas, parestesias, fatiga. |
|
Enfermedad de Lyme |
afectación de las fibras pequeñas La afectación de las fibras pequeñas en la enfermedad de Lyme a menudo ocurre junto con el sistema nervioso autónomo (ANS) |
|
Virus de la inmunodeficiencia humana (VIH) |
|
|
Post-COVID-19. |
la disautonomía tardía se presenta en un 2,5% de estos pacientes |
Dado que los pacientes con disautonomía experimentan muchos síntomas de múltiples sistemas de órganos, es útil considerar la posibilidad de causas subyacentes o condiciones coexistentes. Aquí hay una lista de muestra de condiciones coexistentes comunes asociadas con las disautonomías.
¿Cómo se diagnostica la disautonomía?
Dada la amplia gama de síntomas, los pacientes con disautonomía suelen acudir a varios especialistas antes de recibir un diagnóstico concluyente.
- Es común que los pacientes con disautonomía sean mal diagnosticados con trastornos psicológicos.
Los pacientes a menudo se quejan de cansacio abrumador, náuseas, dolor en los hombros, la espalda y las piernas, y hormigueo en las manos y los pies, ya que el cuerpo trata de compensar la falta de sangre oxigenada y cierra el flujo de sangre a los músculos y órganos no vitales.
Una prueba de mesa basculante se considera el estándar de oro para el diagnóstico del trastorno. Los pacientes se atan a la mesa basculante acostados y luego se inclinan en posición vertical a unos 70 grados. La prueba de 30 minutos se considera positiva si el paciente experimenta síntomas asociados con una caída de la presión arterial, como desmayos o arritmia cardíaca.
EVALUACIÓN CLÍNICA
El objetivo principal durante la evaluación del sistema nervioso autónomo es diferenciar qué parte del sistema nervioso está afectada. Las partes principales evaluadas incluyen la función simpática/adrenérgica, la función parasimpática cardiovagal y la función sudomotora. Hay muchas pruebas disponibles para evaluar el sistema nervioso autónomo, pero los estudios más utilizados son
- la variabilidad de la frecuencia cardíaca,
- la maniobra de Valsalva,
- la prueba de la mesa basculante,
- masaje seno carotideo (CSM),
- prueba cuantitativa del reflejo axónico sudomotor (QSART)
- y prueba termorreguladora del sudor (TST).
PRUEBAS DE DIAGNÓSTICO
- Respiración profunda Esta prueba examina cómo responde la frecuencia cardíaca a la respiración lenta y profunda durante 1,5 minutos a una frecuencia de seis respiraciones por minuto.
- Maniobra de Valsalva Esta prueba consiste en soplar con fuerza en una boquilla contra una vía aérea cerrada. La maniobra de Valsalva examina cómo el cuerpo compensa los cambios en la cantidad de sangre que regresa al corazón.
- Preba de la mesa basculante Esta prueba evalúa la presión arterial, la frecuencia cardíaca, la velocidad del flujo sanguíneo cerebral, los niveles de dióxido de carbono y la frecuencia respiratoria en respuesta al ponerse de pie. Para verificar la velocidad del flujo sanguíneo cerebral durante la inclinación con la cabeza hacia arriba, colocaremos un sensor llamado Doppler transcraneal en la sien para evaluar los cambios en el suministro de sangre al cerebro. Comenzará recostándose en una mesa tipo camilla, relajándose y respirando normalmente, con correas alrededor de su abdomen y piernas. Inclinaremos la mesa hasta un ángulo de 70 grados durante hasta 45 minutos para reproducir sus síntomas en un entorno controlado mientras monitoreamos continuamente su presión arterial, frecuencia cardíaca, velocidad del flujo sanguíneo cerebral, dióxido de carbono y frecuencia respiratoria. Si experimenta síntomas, como mareos,
- Análisis de sangre de catecolaminas Esta prueba evalúa las concentraciones plasmáticas de sustancias llamadas catecolaminas que regulan la frecuencia cardíaca y la presión arterial (p. ej., norepinefrina y epinefrina). Usted se acostará en una camilla similar a una camilla, se relajará y respirará normalmente y, después de 30 minutos, se le extraerá sangre para obtener las concentraciones séricas de referencia de catecolaminas. La frecuencia cardíaca y la presión arterial de referencia también se medirán mientras esté acostado. Permanecerá de pie durante un máximo de 20 minutos y se medirán la frecuencia cardíaca, la presión arterial y las concentraciones séricas de catecolaminas.
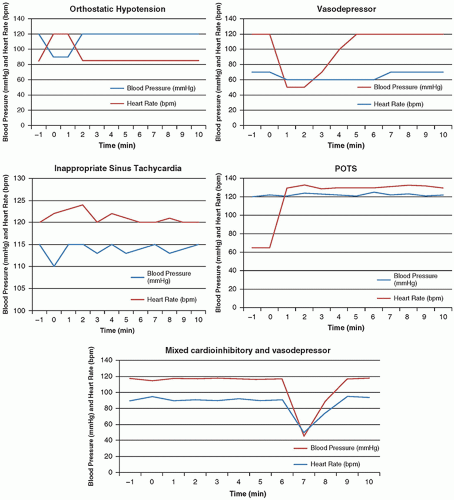
Respuestas hemodinámicas esperadas a la prueba de mesa basculante. Cada gráfico traza la respuesta de la presión arterial y la frecuencia cardíaca frente al tiempo durante la prueba de mesa basculante para hipotensión ortostática, síncope vasodepresor, taquicardia sinusal inapropiada, síndrome de taquicardia ortostática postural ( POTS ) y síncope mixto cardioinhibitorio y vasodepresor. La prueba de mesa basculante se inicia en el tiempo 0 minutos.
Tipo y clasificación de la prueba de la mesa basculante positiva
|
Tipo de respuesta |
Respuesta Hemodinámica |
|
POTS |
Aumente la frecuencia cardíaca ≥30 lpm dentro de los 20 segundos de la inclinación de la cabeza hacia arriba FC ≥120 lpm durante la inclinación con la cabeza levantada Sin hipotensión ortostática (Δ PA <15 mm Hg) |
|
Taquicardia sinusal inapropiada |
FC diurna en reposo > 100 lpm FC media de 24 horas > 90 lpm Los aumentos en la frecuencia cardíaca no suelen ser posturales |
|
Neurocardiogénica |
Hipotensión, típicamente aguda, ± bradicardia |
|
Disfunción autonómica |
Caída paralela de la PA sistólica y diastólica |
|
Cerebral |
vasoconstricción cerebral |
|
psicógeno |
Sin cambios objetivos |
|
Clasificación de la respuesta |
Respuesta Hemodinámica |
|
Mixto Cardioinhibidor y Vasodepresor (Tipo 1) |
La PA cae antes que la FC FC cae durante el síncope La frecuencia ventricular no cae por debajo de 40 lpm durante más de 10 segundos |
|
Cardioinhibidor (Tipo 2) |
Tipo A: cardioinhibición sin asistolia. Frecuencia ventricular <40 lpm durante >10 segundos, pero no se produce asistolia durante >3 segundos Disminución de la PA antes de la FC Tipo B: cardioinhibición con asistolia (al menos 3 segundos). Disminución de la PA con o antes de la FC |
|
Vasodepresor (Tipo 3) |
La FC no disminuye >10% durante el síncope. Excepciones: incompetencia cronotrópica o aumento excesivo de la FC >130 lpm |
PA, presión arterial; lpm, latidos por minuto, FC, frecuencia cardíaca; POTS , síndrome de taquicardia postural ortostática
CONCLUSIONES
- La disautonomía es un grupo de afecciones neurológicas que afectan a más de 70 millones de personas en todo el mundo. LA DISAUTONOMÍA SE PODRÍA DECIR QUÉ ES CASI INVISIBLE, PERO REAL
- Independientemente de cuándo aparezcan en la vida, pueden ser primarios o secundarios . La primaria es cuando sabemos que la disfunción autonómica es el principal proceso de la enfermedad. Hay al menos 15 tipos diferentes de disautonomías primarias, las más comunes son el síncope neurocardiogénico (NCS) y el síndrome de taquicardia postural ortostática (POTS), entre otras.
- También puede ser secundaria a otras enfermedades. Las que comúnmente causan disfunción del sistema nervioso autónomo incluyen todos los tipos de diabetes, síndrome de Sjögren, enfermedad celíaca, esclerosis múltiple y Parkinson.
- Debido al mal funcionamiento del sistema nervioso autónomo en personas con disautonomía, los síntomas pueden incluir taquicardia (frecuencia cardíaca demasiado rápida) o bradicardia (frecuencia cardíaca demasiado lenta). Pobre flujo de sangre al corazón, cerebro y otros órganos. Dolores en el pecho, mareos, desmayos, náuseas, incluso un tracto gastrointestinal que se mueve demasiado rápido o demasiado lento. disminución anormal en la cantidad de sangre que circula en el cuerpo (causada, por ejemplo, por la acumulación de sangre en el abdomen y las piernas). temblores, sudoración excesiva o insuficiente. Deterioros cognitivos ("niebla cerebral"), dolores de cabeza y mucho más.
- La disautonomía puede ocurrir con una amplia gama de discapacidades, desde leves a muy incapacitantes,
- Algunos pacientes con disautonomía mejorarán con el tiempo, ya sea aprendiendo a manejar mejor sus síntomas o recuperándose de la enfermedad. Sin embargo, algunos permanecen enfermos con disautonomía indefinidamente y algunos empeoran progresivamente.
- Muchos pacientes con disautonomía experimentan años de retraso en el diagnóstico debido a la falta de conciencia entre la población en general y entre la profesión médica.
REFERENCIAS
- Rocha EA, Mehta N, Távora-Mehta MZP, Roncari CF, Cidrão AAL, Elias Neto J. Dysautonomia: A Forgotten Condition - Part 1. Arq Bras Cardiol. 2021;116(4):814-835. doi:10.36660/abc.20200420
- Barizien, N., Le Guen, M., Russel, S. et al.Clinical characterization of dysautonomia in long COVID-19 patients. Sci Rep. 2021;11, 14042 https://doi.org/10.1038/s41598-021-93546-5
PROF. DR. FERNANDO GALAN




