La palabra "osteoporosis" significa "hueso poroso".
Es una enfermedad que debilita los huesos y, si la padece, tiene un mayor riesgo de fracturas óseas repentinas e inesperadas. Afecta la densidad ósea, haciendo que los huesos sean más débiles y más propensos a fracturarse (romperse). La enfermedad a menudo se desarrolla sin ningún síntoma o dolor, y generalmente no se descubre hasta que los huesos debilitados se fracturan y duelen. La mayoría de estos son fracturas de cadera, muñeca y columna vertebral.
La osteoporosis es la enfermedad ósea más común del mundo;
- Afecta a aproximadamente 200 millones de personas en todo el mundo, dando como resultado más de 8.9 millones de fracturas por fragilidad cada año,
- Aproximadamente una de cada tres mujeres y uno de cada cinco hombres mayores de 50 años, experimentan una fractura por fragilidad en su vida.
- Solo el 33% de las mujeres mayores que tienen una fractura de cadera podrán volver a ser independientes
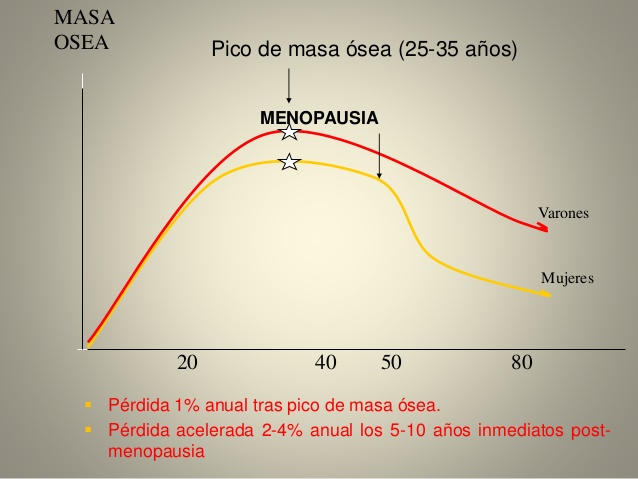
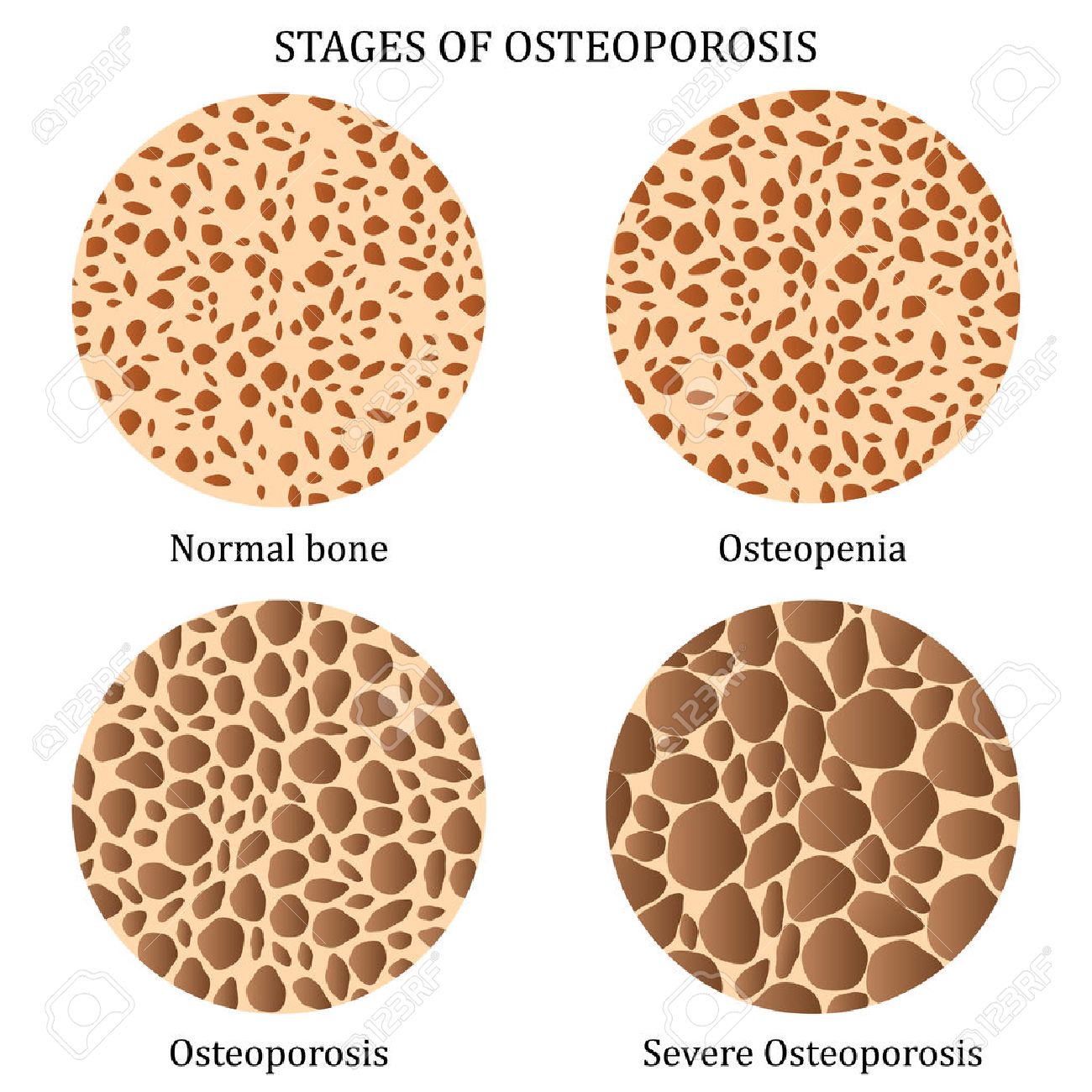
DIAGNÓSTICO
Si acude al hospital a causa de una fractura, debida a un trauma mínimo o actividades simples de la vida diaria, es posible que le hagan unas pruebas para saber si tiene osteoporosis. Si su médico cree que puede tener osteoporosis, le sugerirán que se someta a algunas pruebas que confirmarán el diagnóstico.
El diagnóstico de osteoporosis se realiza mediante la absorciometría de rayos X de energía dual. Es un tipo especializado de rayos X que proporciona mediciones precisas de la densidad ósea en huesos importantes (como la columna vertebral, la cadera o fémur proximal y el antebrazo distal) con mínima radiación.
La clasificación diagnóstica de la Organización Mundial de la Salud (OMS) se realiza mediante pruebas de densidad mineral ósea (DMO) con absorciometría de rayos X de energía dual (DXA)
La densidad ósea se informa como el número de desviaciones estándar con respecto a la masa ósea de una persona joven y sana. Esto se llama T-score.
|
Diagnóstico por desitometría |
DMO, T-score o valor T |
|
Normal |
T ≥ –1,0 DE |
|
Baja masa ósea (osteopenia) |
T entre -1 y -2.5 DE (< –1,0 y > –2,5 DE) |
|
Osteoporosis |
T de -2.5 o menos (≤ –2,5 DE) |
|
Osteoporosis grave o establecida |
T de -2.5 o menos (≤ –2,5 DE), con una o más fracturas por fragilidad |
DE: desviación estándar; DMO: densidad mineral ósea.
- Una desviación estándar es igual a una diferencia del 10-12% en la masa ósea. Si la de usted es exactamente igual a la masa ósea máxima de una persona promedio de 30 años, no se desvía en absoluto de la media, por lo que su T-score o valor T sería 0 desviaciones estándar (DE). Si sus huesos son menos densos que el adulto promedio, su desviación estándar puede ser -2 o -3, lo que indica que su masa ósea es 20-30% inferior a la del promedio de 30 años.
Las fracturas por fragilidad son otro criterio de diagnóstico para la osteoporosis, definido por una fractura que ocurre por un trauma mínimo o actividades simples de la vida diaria.
Diagnóstico de osteoporosis en mujeres posmenopáusicas 2020. Asociación Americana de Endocrinólogos Clínicos (AACE)
- T-score o valor T de -2.5 o menos en la columna lumbar, cuello femoral, fémur proximal total o radio de 1/3 distal
- Fractura de columna o cadera de bajo trauma (independientemente de la densidad mineral ósea)
- T-score o valor T entre -1 y -2.5 y una fractura por fragilidad del húmero proximal, pelvis o antebrazo distal.
- T-score o valor T entre -1 y -2.5 y alta probabilidad de fractura FRAX® (o si está disponible, FRAX® ajustada por TBS) basada en umbrales específicos del país
Abreviaturas: AACE = Asociación Americana de Endocrinólogos Clínicos; FRAX® = herramienta de evaluación del riesgo de fractura; TBS = puntuación de hueso trabecular
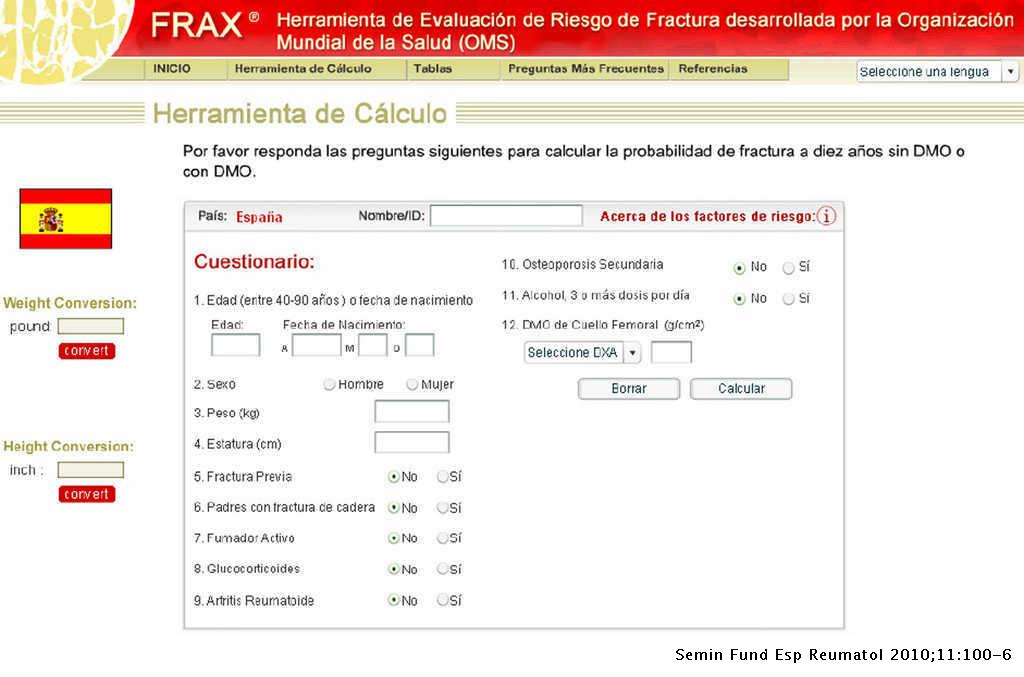
FRAX es accesible on line en http://www.shef.ac.uk/FRAX y permite el cálculo del riesgo absoluto de fractura osteoporótica global y de la cadera en los próximos 10 años en diferentes poblaciones, incluida la española, con edades entre 40-90 años y que no reciben tratamiento para la osteoporosis.
OPCIONES DE TRATAMIENTO DE LA OSTEOPOROSIS
Algoritmo actualizado para el manejo de la osteoporosis posmenopáusica.
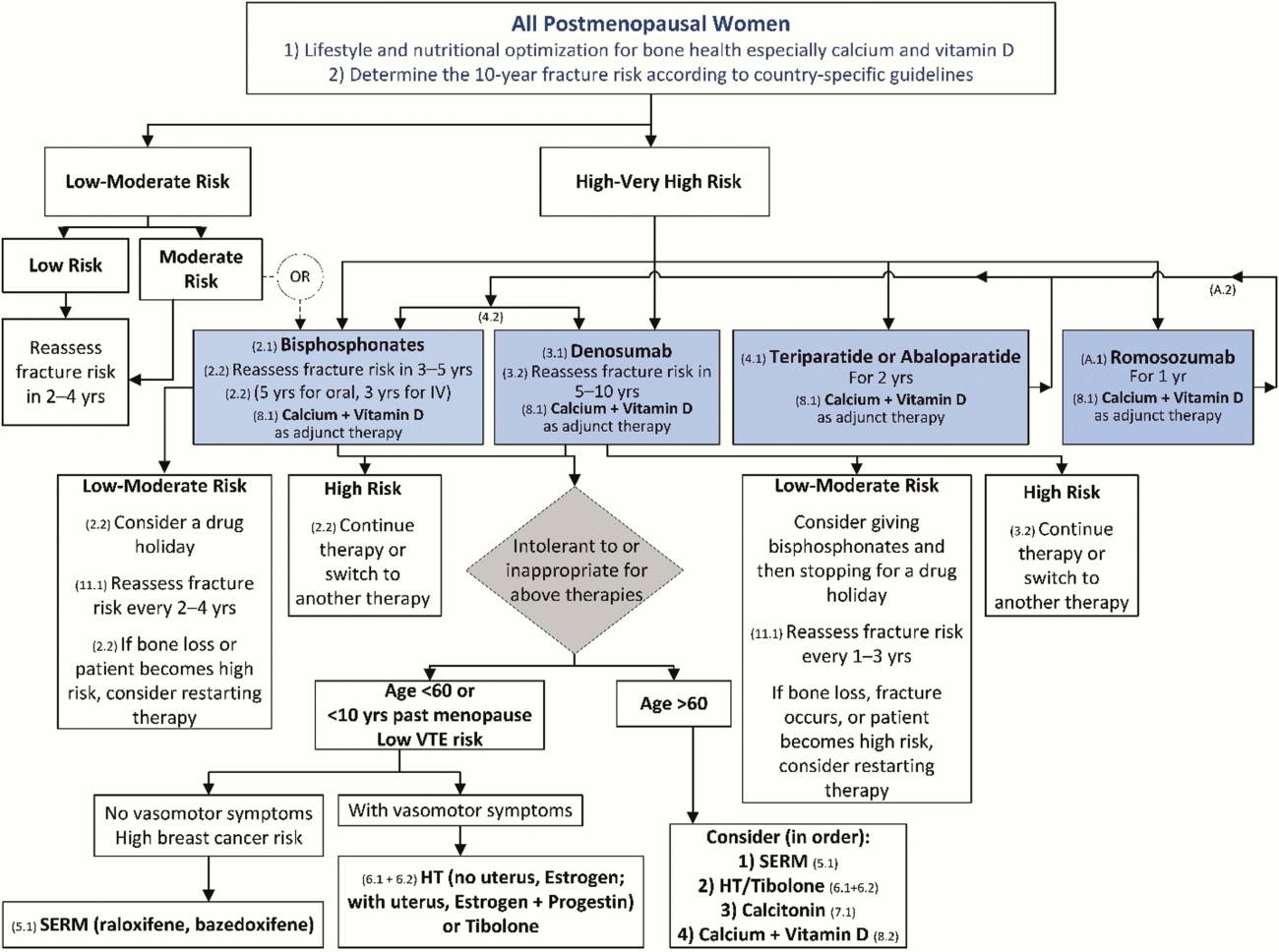
- Nota: consideramos que una determinación del riesgo de fractura incluiría: la medición de la DMO de la columna lumbar y la cadera y la inclusión del valor de la DMO del cuello femoral en la herramienta de evaluación del riesgo de fractura (FRAX).
Usando ese algoritmo FRAX, definimos las siguientes categorías de riesgo:
- BAJO RIESGO incluye la ausencia de fracturas previas de cadera o columna vertebral, un T score o valor T de DMO en la cadera y la columna vertebral por encima de -1.0, un riesgo de fractura de cadera a 10 años <3% y riesgo de 10 años de fracturas osteoporóticas principales <20%;
- RIESGO MODERADO incluye la ausencia de fracturas previas de cadera o columna vertebral, un T score o valor T de DMO en la cadera y la columna vertebral por encima de −2,5 y un riesgo de fractura de cadera a 10 años <3% o riesgo de fracturas osteoporóticas mayores <20%;
- ALTO RIESGO incluye una fractura de columna o cadera previa, o un T score o valor T de DMO en la cadera o columna vertebral de -2.5 o menos, o riesgo de fractura de cadera a 10 años ≥ 3%, o riesgo de riesgo mayor de fractura osteoporótica ≥ 20 %;
- RIESGO MUY ALTO incluye múltiples fracturas de columna y un T score o valor T de DMO en la cadera o columna de −2.5 o menos.
Existe tratamiento para la osteoporosis, pero actualmente no hay cura.
A medida que se desarrolla la osteoporosis, y sin la medicación adecuada, los huesos de una persona pueden volverse tan frágiles que se fracturan debido a movimientos repentinos, ej. un ataque de tos
Los fármacos disponibles para el tratamiento de la osteoporosis clasificados por Mecanismo de acción
Mecanismos de acción de fármacos antiosteoporóticos
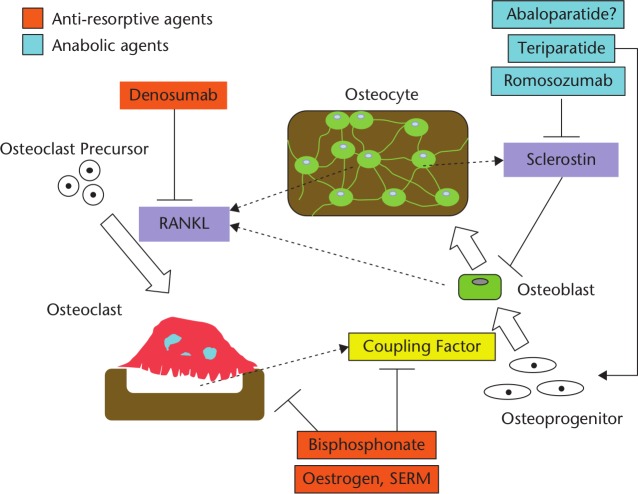
Fármacos antirresortivos: reducción de la resorción ósea osteoclástica
- Estrógenos y moduladores selectivos de los receptores de estrógenos (SERM)
- Bisfosfonatos
- Denosumab
Fármacos anabólicos: aumento de la actividad de formación ósea osteoblástica
- Teriparatida, Abaloparatida
Fármacos de doble acción: aumentar la actividad de formación ósea osteoblástica y reducir la resorción ósea osteoclástica
- Romosozumab
Fármacos con mecanismo de acción poco claro
- Ranelato de estroncio
Resumen de evidencia antifractura de medicamentos para la osteoporosis
|
Efecto sobre la reducción de fracturas y el nivel de evidencia |
|||||
|
Modo de acción |
Grupo |
Fármacos |
Fractura Vertebral |
Fractura No-vertebral |
Fractura de cadera |
|
Antirresortivo |
Bisfosfonatos |
Alendronato |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
|
Risedronato |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
||
|
Ibandronato |
↓; fuerte evidencia |
→; sin efecto |
No estudiado |
||
|
Ácido Zoledronico |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
||
|
Antirresortivo |
RANKL anticuerpos |
Denosumab |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
|
Antirresortivo |
Estrógeno |
Estrógeno Conjugado |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
|
Antirresortivo |
SERM |
Raloxifeno |
↓; fuerte evidencia |
↓; débil evidencia |
→; sin efecto |
|
Basedoxifeno |
↓; fuerte evidencia |
↓; débil evidencia |
→; sin efecto |
||
|
Antirresortivo |
Calcitonina |
Calcitonina de salmón |
↓; débil evidencia |
→; sin efecto |
No estudiado |
|
Anabólico |
PTH |
Teriparatida |
↓; fuerte evidencia |
↓; fuerte evidencia |
→; sin efecto |
|
Anabólico |
PTHrP proteína relacionada con PTH |
Abaloparatida |
↓; fuerte evidencia |
↓; fuerte evidencia |
→; sin efecto |
|
Doble acción: Anabólico y Antirresortivo |
Esclerostina anticuerpo |
Romosozumab |
↓; fuerte evidencia |
↓; fuerte evidencia |
↓; fuerte evidencia |
OTRA TABLA QUIZÁ MÁS SIMPLE
|
|
Reducción del riesgo de fractura |
||
|
Fármacos |
Vertebral |
No vertebral |
Cadera |
|
Alendronato |
SÍ |
SÍ |
SÍ |
|
Denosumab |
SÍ |
SÍ |
SÍ |
|
Romosozumab |
SÍ |
SÍ |
SÍ |
|
Risedronato |
SÍ |
SÍ |
SÍ |
|
Zoledronato |
SÍ |
SÍ |
SÍ |
|
Abaloparatida |
SÍ |
SÍ |
NO efecto demostrado |
|
Teriparatida |
SÍ |
SÍ |
NO efecto demostrado |
|
Raloxifeno |
SÍ |
NO efecto demostrado |
NO efecto demostrado |
|
Ibandronato |
SÍ |
NO efecto demostrado |
NO efecto demostrado |
|
Calcitonina |
SÍ |
NO efecto demostrado |
NO efecto demostrado |
Diagrama de flujo propuesto para la selección del tratamiento en la osteoporosis posmenopáusica
Prevención primaria de fracturas en mujeres posmenopáusicas osteoporóticas
- Mujeres de 50 a 60 años SIN factores de riesgo de tromboembolismo.
- Primera opción: terapia hormonal (Estrógeno Conjugados)
- Segunda opción: Difosfonatos orales
- Mujeres mayores de 60 años, o con factores de riesgo de tromboembolismo, o que no desean comenzar el tratamiento hormonal. 1.Primera opción: Bifosfonatos orales 2.Segunda opción: (es decir, en caso de bajo cumplimiento o tolerabilidad de los bifosfonatos orales) Bifosfonatos intravenosos o Denosumab
Prevención secundaria de fracturas en mujeres posmenopáusicas.
- Mujeres con una sola fractura vertebral osteoporótica y NO de cadera
- Primera opción: Bisfosfonatos orales
- Segunda opción: (es decir, en caso de bajo cumplimiento o tolerabilidad de los bifosfonatos orales) Bifosfonatos intravenosos o Denosumab
- Mujeres con más de una fractura vertebral osteoporótica o previa de cadera 1. 1. Primera opción: Teriparatida 2. Segunda opción: Denosumab o Bisfosfonatos
- Pacientes con osteoporosis severa que experimentan una nueva fractura vertebral durante el tratamiento con bifosfonatos 1.Primera opción: agregar un tratamiento con Teriparatida o comenzar Romosozumab 2.Segunda opción: Denosumab o Bifosfonatos intravenosos (en pacientes previamente tratados con bifosfonatos orales)
Dosis, Ruta, Frecuencia y Precio promedio al por mayor de los medicamentos actuales para la osteoporosis. Red Book Online. Ann Arbor, Michigan: Truven Health Analytics; 2017. [Accessed January 8, 2018].
|
Fármacos |
Genérico/Marca |
Dosis |
Ruta |
Frecuencia |
Rango de Precio promedio al por mayor |
|
Bisfosfonatos
|
|||||
|
Alendronato |
Genérico |
5 mg, 10 mg |
Oral |
Diariamente |
$87,68–$87,80 |
|
35 mg, 70 mg |
Semanal |
$4,26–$82,52 |
|||
|
Risedronato |
Genérico |
150 mg |
Oral |
Mensual |
$223,80–$318,58 |
|
5 mg |
Diariamente |
$265,67 |
|||
|
35 mg |
Semanal |
$247,80–$247,81 |
|||
|
Atelvia (Allergan) |
35 mg (DR) |
Semanal |
$304,93 |
||
|
Genérico |
35 mg (DR) |
Semanal |
$209,21–$209,22 |
||
|
Ibandronato |
Genérico |
150 mg |
Oral |
Mensual |
$17–$168,40 |
|
1 mg/mL |
IV |
Cada 3 meses |
$500 –$505,20 (Cada 3 meses) |
||
|
Boniva (Genentech) |
150 mg |
Oral |
Mensual |
$229.14 |
|
|
Boniva (IV) (Genentech) |
1 mg/mL |
IV |
Cada 3 meses |
$632,88 (Cada 3 meses) |
|
|
Ácido zoledrónico |
Genérico |
5 mg/mL |
IV |
Anual |
$270 –$1.004,42 (por año) |
|
Reclast (Novartis) |
5 mg/mL |
Anual |
$1.300,60 (por año) |
||
|
Inhibidor de RANKL |
|||||
|
Denosumab |
Prolia (Amgen) |
60 mg/mL |
SC |
Cada 6 meses |
$1.353,84 (cada 6 meses) |
|
Romosozumab |
Evenity (Amgen) |
105mg/1.17mL jeringa |
SC |
210 mg (2 jeringas) mensual |
$1,825 por mes $21,900; 12 meses |
|
Agonista de estrógenos / antagonistas |
|||||
|
Raloxifeno |
Genérico |
60 mg |
Oral |
Diario |
$192,22–$213,84 |
|
Evista (Eli Lilly) |
60 mg |
Diario |
$198 |
||
|
Estrógenos conjugados / bazedoxifeno |
Duavee (Pfizer) |
0.45 mg/20 mg |
Diario |
$202,04 |
|
|
Análogos de la hormona paratiroidea |
|||||
|
Teriparatida |
Forteo (Eli Lilly) |
250 mcg/mL |
SC |
20 mcg diario |
$3.776 |
|
Abaloparatida |
Tymlos (Radius Health) |
2,000 mcg/mL |
80 mcg diario |
$2.062 |
|
|
Calcitonina-Salmon |
|||||
|
Calcitonina-salmon |
Genérico |
200 IU/ actuation 3.7 mL |
IN |
1 spray diario |
$118,54 |
|
Miacalcic (Novartis) |
200 IU/mL |
SC |
100 IU diario |
$2.832 |
|
AWP = precio promedio al por mayor; DR = liberación retardada; IN = intranasal; IV = intravenoso; PO = oral; RANKL = activador del receptor del factor nuclear ligando kappa-B; SC = subcutáneo.
Recomendaciones no farmacológicas
Las pautas de la Asociación Americana de Endocrinólogos Clínicos (AACE) y del Colegio Americano de Endocrinología (ACE) recomiendan modificaciones de estilo de vida y terapias no farmacológicas para todos los pacientes diagnosticados con osteoporosis.
- Los valores de laboratorio para el calcio y la vitamina D deben evaluarse antes de iniciar la farmacoterapia.
- Los niveles séricos de 25-hidroxi vitamina D deben mantenerse en 30-50 ng / ml, y los pacientes mayores de 50 años deben tener una ingesta de 1.000- 2.000 UI de vitamina D3 diariamente.
- La ingesta de calcio debe evaluarse y mantenerse a 1.200 mg por día para las mujeres mayores de 50 años.
- En general, se prefiere la ingesta dietética de vitamina D3 y calcio sobre los suplementos; sin embargo, si esto no es factible, se debe recomendar el uso de suplementos.
Otras recomendaciones de estilo de vida incluyen
- La participación en ejercicios de carga, equilibrio y resistencia, según corresponda.
- Se debe evitar fumar y usar otros productos de tabaco,
- y se recomienda el consumo de alcohol de menos de dos bebidas estándar al día.
Todos los pacientes deben ser evaluados en cuanto a riesgos de caídas, incluida una evaluación exhaustiva de las terapias con medicamentos que pueden poner al paciente en mayor riesgo de caídas:
- Las benzodiazepinas, los antihipertensivos, los narcóticos y los antipsicóticos atípicos están asociados con mareos e hipotensión y, por lo tanto, deben usado con precaución en esta población.
CONCLUSIONES
- El diagnóstico de osteoporosis se realiza mediante la absorciometría de rayos X de energía dual, que mide la densidad mineral ósea (DMO).
- Con FRAX® = herramienta de evaluación del riesgo de fractura, valoramos el riesgo absoluto de fractura osteoporótica global y de la cadera en los próximos 10 años de fractura, desde bajo a muy alto, que nos ayuda junto con la densidad mineral ósea (DMO), a elegir el tratamiento más adecuado.
- También se debe conocer la evidencia antifractura en Vertebras, huesos No vertebrales y en Cadera, siendo Alendronato, Denosumab, Romosozumab, Risedronato, Zoledronato, Abaloparatida, Teriparatida los que tienen el mejor perfil en reducir el riesgo de fracturas
- Recomendaciones no farmacológicas: pacientes mayores de 50 años deben tener una ingesta de 1.000- 2.000 UI de vitamina D3 diariamente y de calcio de 1.200 mg por día
REFERENCIAS
- Shoback D, et al. Guideline Update: Pharmacological Management of Osteoporosis in Postmenopausal Women: An Endocrine Society Guideline Update. JCEM: March 2020 (online February 2020)
- Davide Gatti and Angelo Fassio. Pharmacological management of osteoporosis in postmenopausal women: The current state of the art. Popul Ther Clin Pharmacol. 2019;26: e1–e17
- Fernando Galan. AYUDA PARA ENTENDER E INTERPRETAR LA DENSITOMETRIA ÓSEA. 10 abril 2018
PROF. DR. FERNANDO GALAN